
Ім'я файлу: Презентація Фізіологія вагітності Катя.doc
Розширення: doc
Розмір: 421кб.
Дата: 17.02.2021
скачати
Розширення: doc
Розмір: 421кб.
Дата: 17.02.2021
скачати
Опис презентації окремими слайдами:

Слайд № 1
Тема: "Фізіологія вагітності."

Слайд № 2
Уявлення про фізіологію вагітності. Будова яйцеклітини і сперматозоїдів. Утворення оболонок, плаценти, пуповини, навколоплідних вод. Матково-плацентарний кровообіг. Уявлення про фетоплацентарний комплекс. Особливості адаптації організму жінки до вагітності у різні строки. План

Слайд № 3
Зміни, які виникають в організмі жінки при нормальній вагітності є фізіологічними. Ці фізіологічні зміни являють собою пристосування організму жінки до нових умов існування, спричинених розвитком внутрішньоутробного плоду. Вагітність, як правило, позитивно впливає на організм жінки, сприяє його повному розвиткові і розквітові. Усі органи жінки під час вагітності функціонують нормально, але з підвищеним навантаженням. Підвищення фізіологічних функцій організму вагітної пов'язане з дедалі більшими потребами зростаючого внутрішньоутробного плоду. Будучи процесом фізіологічним, вагітність при правильному способі життя переноситься легко.

Слайд № 4
АДАПТАЦІЯ ОРГАНІЗМУ МАТЕРІ ДО ВАГІТНОСТІ. З моменту запліднення організм матері, плацента і плід починають функціонувати як єдиний комплекс. З прогресуванням вагітності більшість органів та систем зазнають певних фізіологічних змін, спрямованих на створення оптимальних умов для розвитку ембріона.

Слайд № 5
Формується домінанта вагітності. Гальмівні процеси переважають, збудливість ЦНС знижується. У вагітних з'являється сонливість, емоційна неврівноваженість. Зміни у вегетативній нервовій системі спричиняють нудоту, блювання, зміну смакових та нюхових відчуттів. Нервова система.

Слайд № 6
Збільшується об'єм циркулюючої крові на 30-50 %, причому відбувається цей процес більше за рахунок зростання об'єму циркулюючої плазми. Кількість еритроцитів зростає незначно, тому у вагітних на грунті фізіологічної гіперволемії (гемодилюції – розведення крові) виникає фізіологічна анемія, яка часто переходить у патологічну ЧСС може незначно збільшуватися. АТ у перші місяці вагітності має тенденцію до зниження на 5-15 мм рт.ст. за рахунок зниження периферичного опору судин. Максимальне зниження спостерігається у термін вагітності 24-28 тижнів, до пологів АТ повертається до вихідного рівня ( за умови нормального перебігу вагітності). Збільшується серцевий викид та ударний об'єм серця. На ЕКГ – зміщення електричної осі серця ліворуч. У положенні вагітної на спині нижня порожниста вена стискається з вагітною маткою, жінка скаржиться на запаморочення, виникає брадикардія, АТ (синдром нижньої порожнистої вени). Слід уникати довго такого положення. Серцево-судинна система.

Слайд № 7
Знижується гематокритне число до 0,33-0,35 за рахунок гемодилюції. Кількість еритроцитів відносно меншає, Hb 110-120 г/л. Число лейкоцитів коливається від 5*10 до 12* 10 /л. ШОЕ у вагітних зростає, досягаючи 40-50 мм/год. Перед пологами підвищуються коагуляційні властивості крові, що має адаптаційно-пристосувальний характер для зменшення крововтрати в послідовому та ранньому післяпологовому періоді. Склад крові. 9 9
Слайд № 8
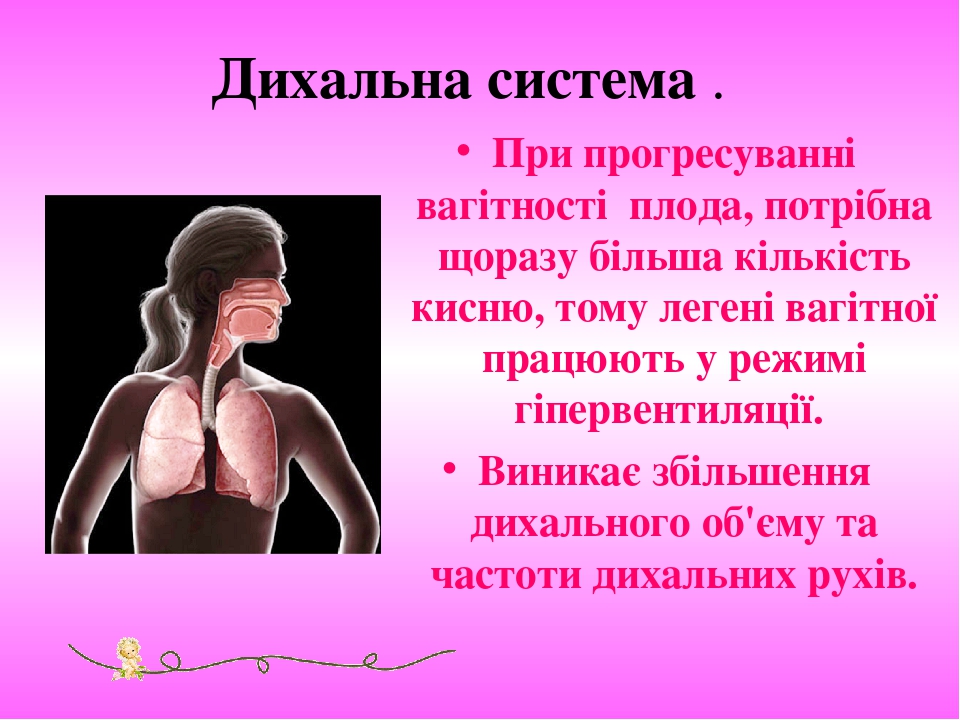
Дихальна система . При прогресуванні вагітності плода, потрібна щоразу більша кількість кисню, тому легені вагітної працюють у режимі гіпервентиляції. Виникає збільшення дихального об'єму та частоти дихальних рухів.
Слайд № 9
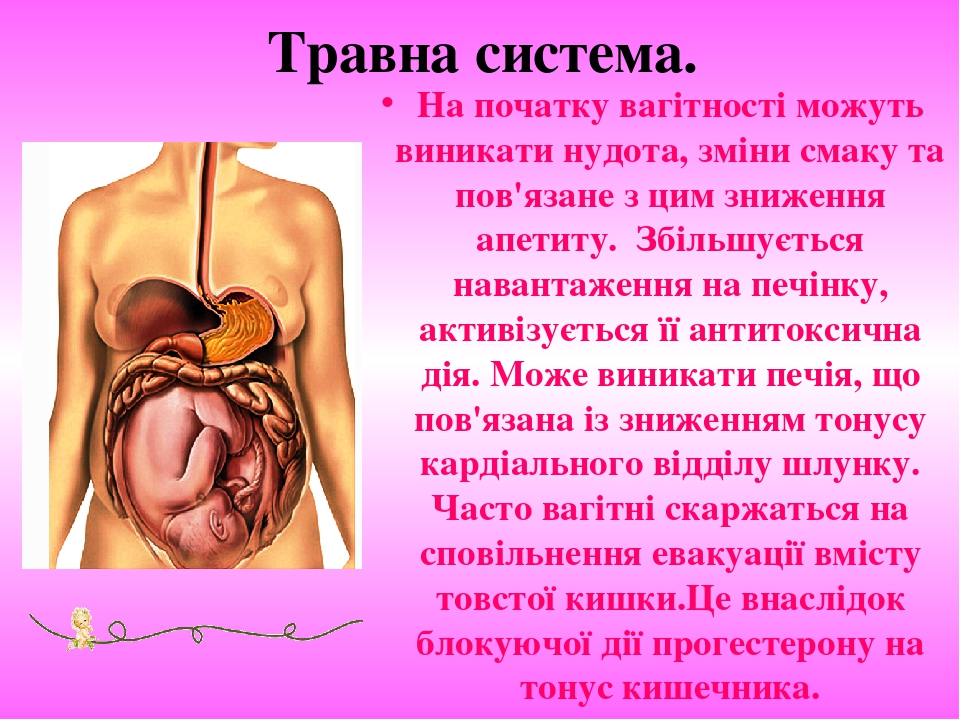
Травна система. На початку вагітності можуть виникати нудота, зміни смаку та пов'язане з цим зниження апетиту. Збільшується навантаження на печінку, активізується її антитоксична дія. Може виникати печія, що пов'язана із зниженням тонусу кардіального відділу шлунку. Часто вагітні скаржаться на сповільнення евакуації вмісту товстої кишки.Це внаслідок блокуючої дії прогестерону на тонус кишечника.
Слайд № 10
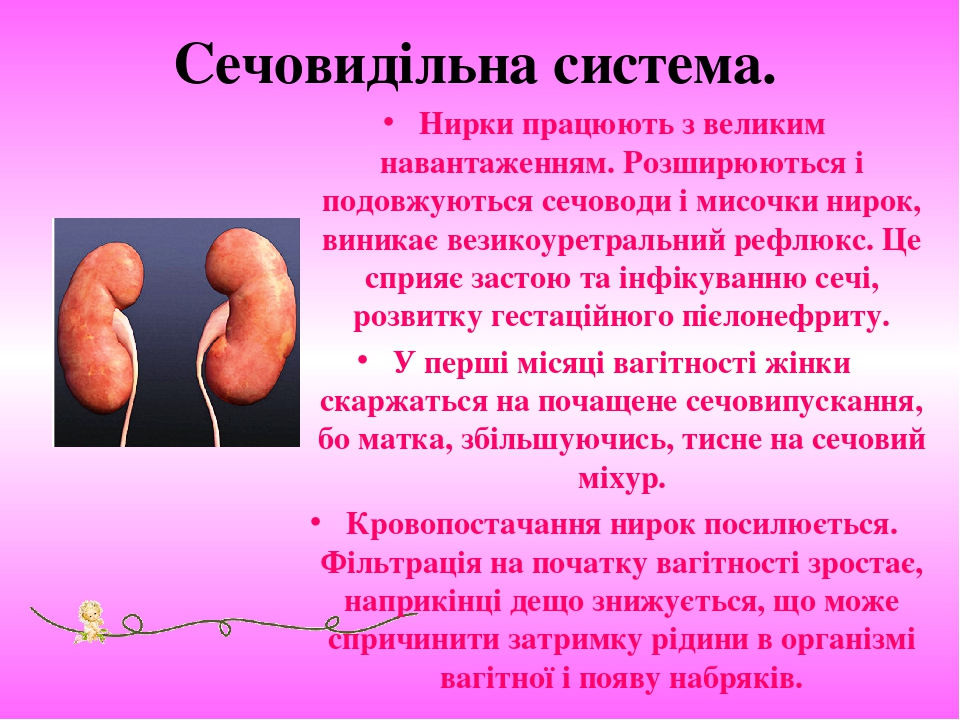
Сечовидільна система. Нирки працюють з великим навантаженням. Розширюються і подовжуються сечоводи і мисочки нирок, виникає везикоуретральний рефлюкс. Це сприяє застою та інфікуванню сечі, розвитку гестаційного пієлонефриту. У перші місяці вагітності жінки скаржаться на почащене сечовипускання, бо матка, збільшуючись, тисне на сечовий міхур. Кровопостачання нирок посилюється. Фільтрація на початку вагітності зростає, наприкінці дещо знижується, що може спричинити затримку рідини в організмі вагітної і появу набряків.

Слайд № 11
Опорно-руховий апарат. Внаслідок збільшення вагітної матки для утримання рівноваги виникає компенсаторний поперековий лордоз. Під дією прогестерону та релаксину, що продукуються плацентою, розм'якшуються та стають гідрофільними зв'язки таза та лобковий симфіз, що полегшує просування плода родовими шляхами.
Слайд № 12
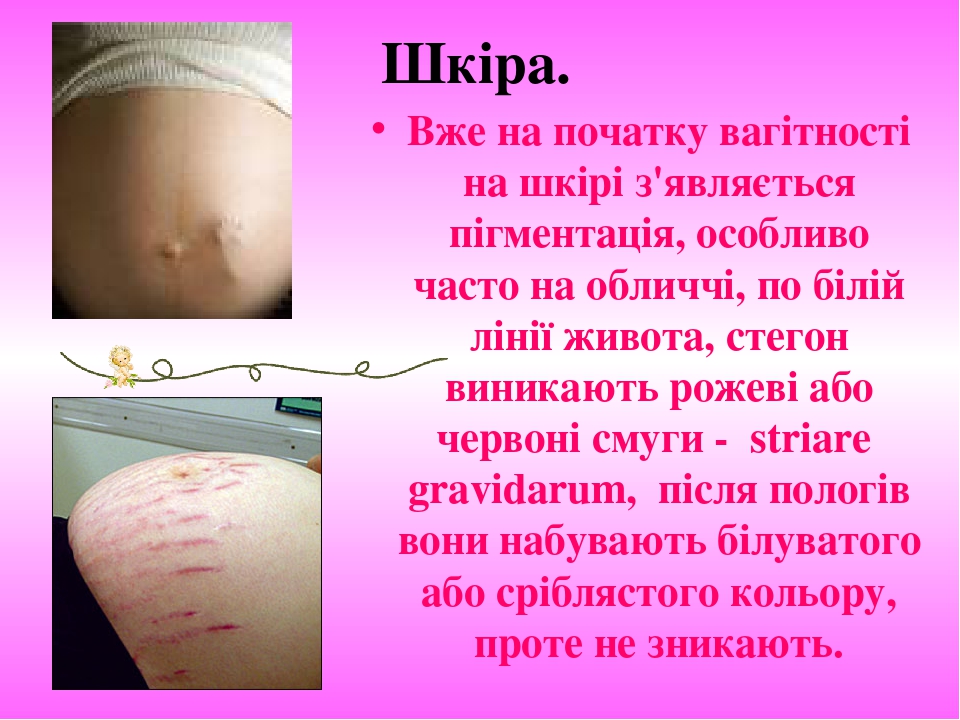
Шкіра. Вже на початку вагітності на шкірі з'являється пігментація, особливо часто на обличчі, по білій лінії живота, стегон виникають рожеві або червоні смуги - striare gravidarum, після пологів вони набувають білуватого або сріблястого кольору, проте не зникають.

Слайд № 13
Молочні залози протягом вагітності збільшуються. Трубчасті дольки перетворюються в альвеолярні. Починається продукція молозива. Після пологів ініціюється секреція молока.

Слайд № 14
У перші тижні гестації в передній частці гіпофіза збільшується кількість клітин, що продукують пролактин, так знаних клітин вагітності. Пролактин стимулює функцію жовтого тіла, припиняє фолікулогенез, готує молочні залози до лактації. У задній частці гіпофіза накопичуються нейрогормони гіпоталамуса – окситоцин та вазопресин. протягом вагітності плацента виробляє фермент окситоциназу, який інактивує окситоцин. За кілька тижнів до пологів продукція цього ферменту припиняється. Ендокринна система.

Слайд № 15
З початком гестаційного процесу, циклічні зміни в яєчниках і матці припиняються. Жовте тіло вагітності продукує прогестерон та естрогенні гормони, які створюють умови для нормального розвитку ембріона, надалі ці функції виконує плацента. Виникає гіпертрофія та гіперплазія м'язових волокон, що забезпечує збільшення матки. Маса матки з 50 – 100 г зростає на кінець вагітності до 1000 – 1500 г, потовщується її стінка. З 24-25 тижня збільшення матки відбувається внаслідок розтягнення її стінок плодом та водами. Статева система.

Слайд № 16
Прогестерон зменшує збудливість матки („прогестероновий блок”) та забезпечує її „м'язовий спокій”. Судини подовжуються та розширюються, їх стінки гіпертрофуються, що загалом призводить до посилення кровопостачання. Потовщуються та видовжуються зв'язки. Піхва та шийка матки завдяки гідрофільності тканин, притаманній вагітним, розм'якшуються, зростає кількість еластичних волокон, внаслідок розширення мережі вен і застою крові в них шийка матка та піхва набувають синюшного відтінку. Статева система.

Слайд № 17
В організмі вагітної активізується обмін вуглеводів, жирів, води та електролітів, дещо менших змін зазнає білковий обмін. Обмін речовин .

Слайд № 18
Глюкоза є основним субстратом для забезпечення енергетичних потреб плода, а також для створення енергетичних резервів у тканинах материнського організму у вигляді глікогену. Естроген, гіпофізарний лактоген є гіперглікемічними гормонами, тобто забезпечують високий рівень глюкози в крові матері, а оскільки глюкоза переноситься через плаценту шляхом полегшеної дифузії, то і в організмі плода. Для відновлення динамічної рівноваги збільшується продукція гіпоглікемічного гормону – інсуліну у матері, а з 10 – 11 тижнів гестації і в плода. Тому рівень глюкози в крові вагітної залишається в межах норми, а плід отримує достатнє живлення. Вуглеводний обмін.

Слайд № 19
Жировий обмін. Посилюється синтез жирних кислот з глюкози, що супроводжується відкладенням ліпідів у жировій тканині материнського організму у перші 30 тижнів, а в останні 10 тижнів вагітності жирові відкладення утворюються у тканинах плода.

Слайд № 20
Білковий обмін. Вміст білків у сироватці крові вагітної дещо знижується за рахунок альбумінів. Відбувається накопичення азоту в організмі матері і плода.

Слайд № 21
Водно-електролітний обмін. Загальна кількість води в організмі вагітної досягає 7 л, з них 2 л припадає на позаклітинну рідину. Зростає об'єм циркулюючої плазми. Відбувається нагромадження неорганічних речовин, що йдуть на формування скелета та тканин плода: фосфору – на формування НС та кісток плода; кальцію – для побудови скелета плода та забезпечення лактації у матері; заліза – для синтезу фетального гемоглобіну. Достатня кількість мінералів (К, Na,Mg, Cl, кобальту, міді) має значення не лише для плода, а й для матері, зокрема для підготовки до пологів та лактації.

Слайд № 22
Імунна система. Плід є для матері антигенно стороннім тілом. Під час вагітності відбувається деяке пригнічення клітинного імунітету, що трактують як фізіологічну гестаційну імуносупресію. Розвиток децидуальної тканини зменшує ступінь імунологічної несумісності матері і плода. Плацента та плодові оболонки поряд з децидуальною тканиною забезпечують захист плода від прямого імунного контакту з матір'ю і розвиток вагітності аж до закінчення гестаційного періоду, коли плід досягає імунологічної зрілості та інформує про це організм матері – тоді настають пологи.

Слайд № 23
РОЗВИТОК ЯЙЦЕКЛІ-ТИНИ.
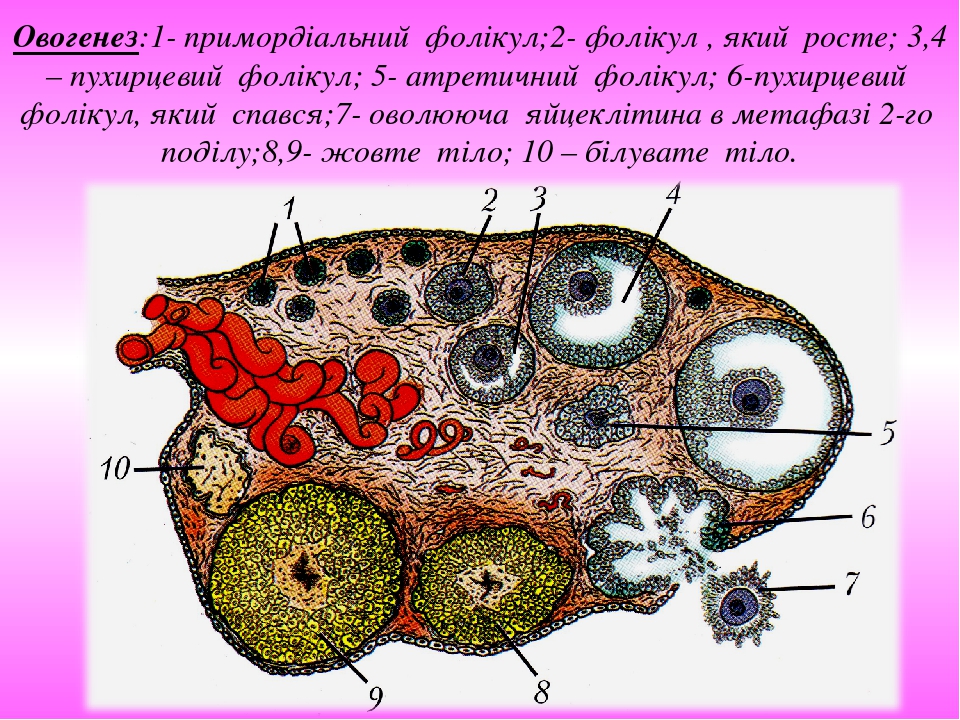
Слайд № 24
Овогенез:1- примордіальний фолікул;2- фолікул , який росте; 3,4 – пухирцевий фолікул; 5- атретичний фолікул; 6-пухирцевий фолікул, який спався;7- оволююча яйцеклітина в метафазі 2-го поділу;8,9- жовте тіло; 10 – білувате тіло.
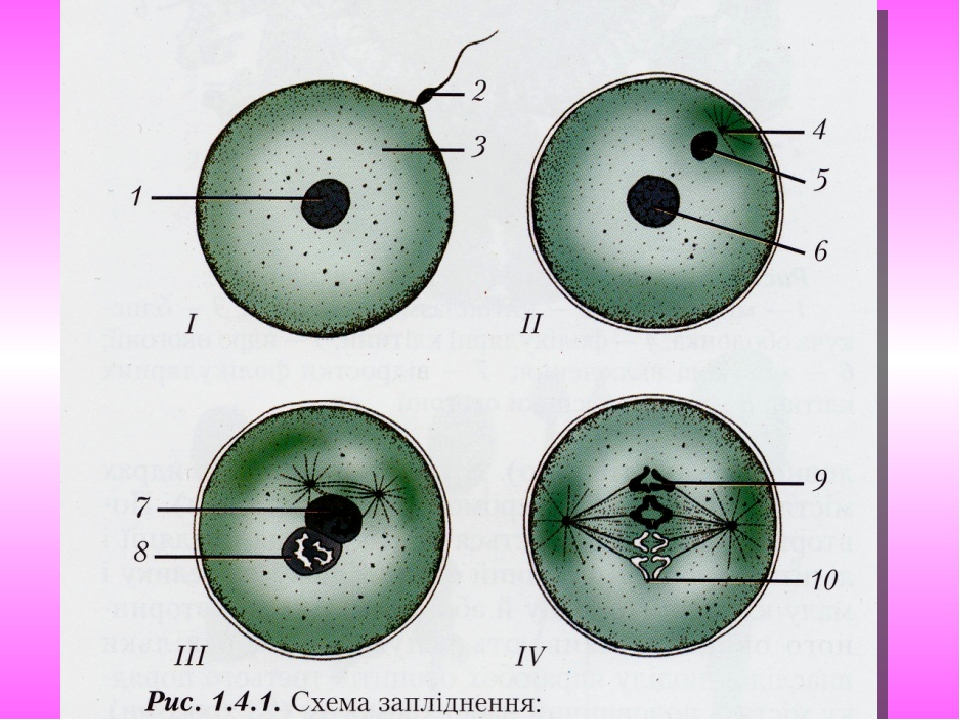
Слайд № 25
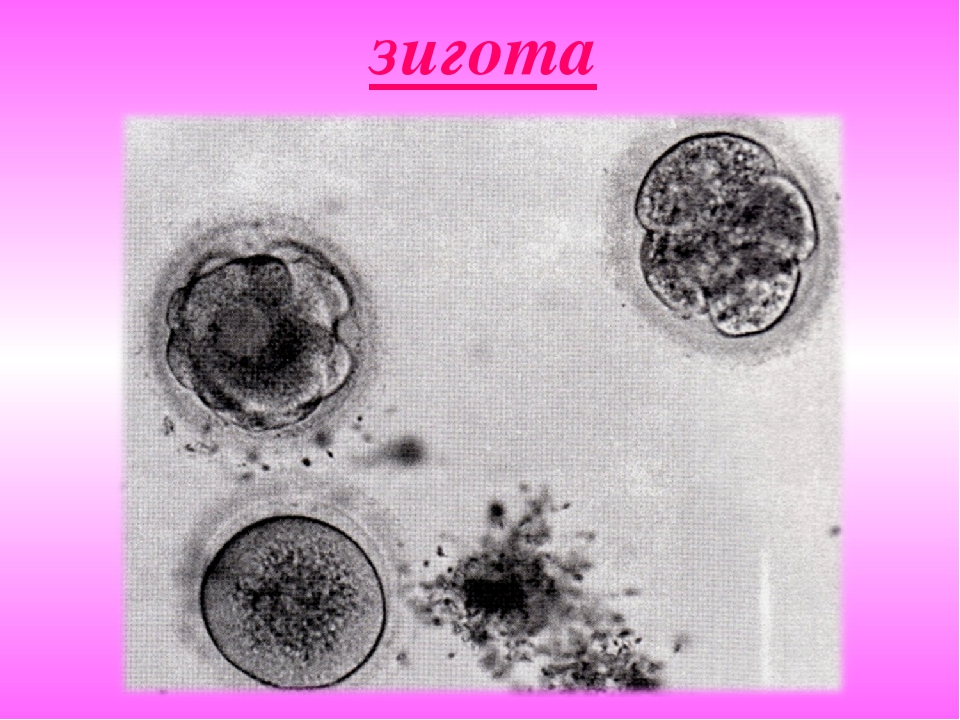
Слайд № 26
зигота
Слайд № 27
Ендометрій.Ендоскопічне дослідження.
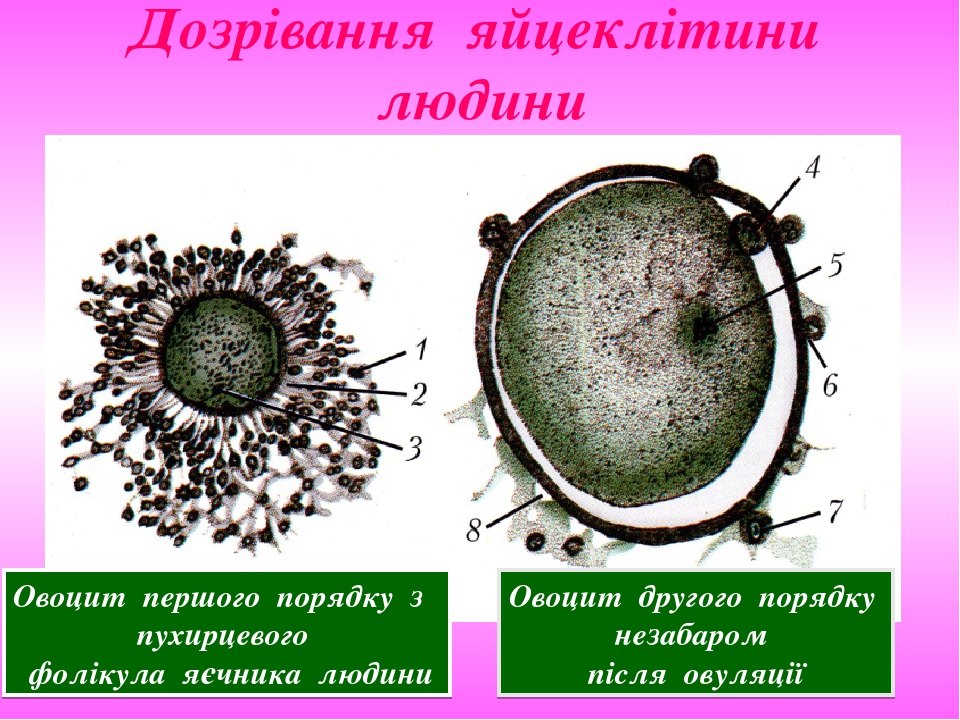
Слайд № 28
Дозрівання яйцеклітини людини Овоцит першого порядку з пухирцевого фолікула яєчника людини Овоцит другого порядку незабаром після овуляції
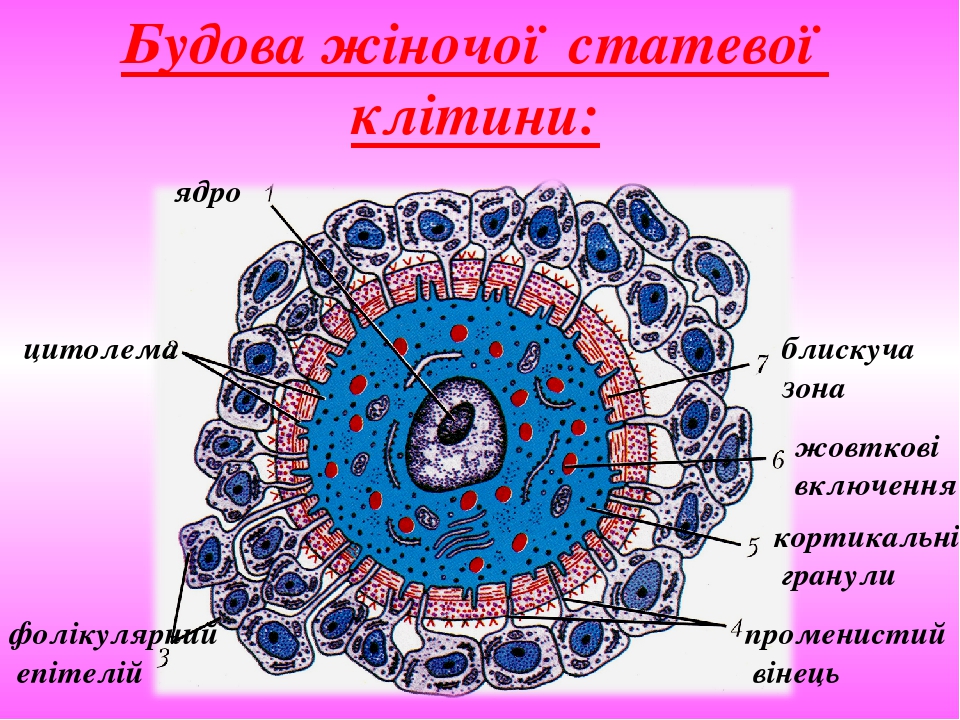
Слайд № 29
Будова жіночої статевої клітини: ядро цитолема фолікулярний епітелій променистий вінець кортикальні гранули жовткові включення блискуча зона
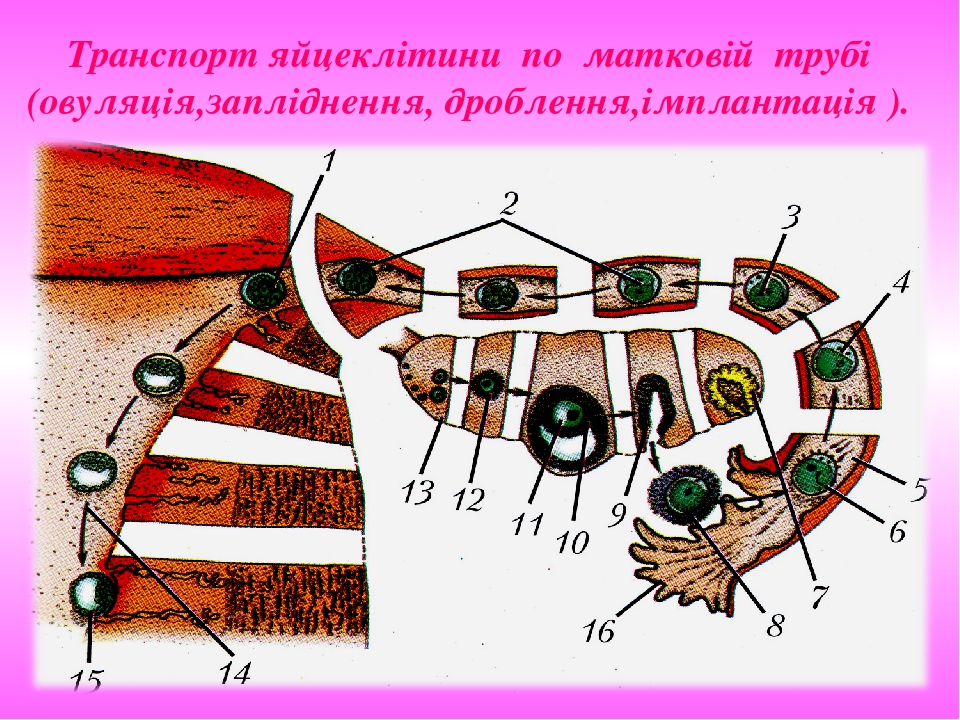
Слайд № 30
Транспорт яйцеклітини по матковій трубі (овуляція,запліднення, дроблення,імплантація ).
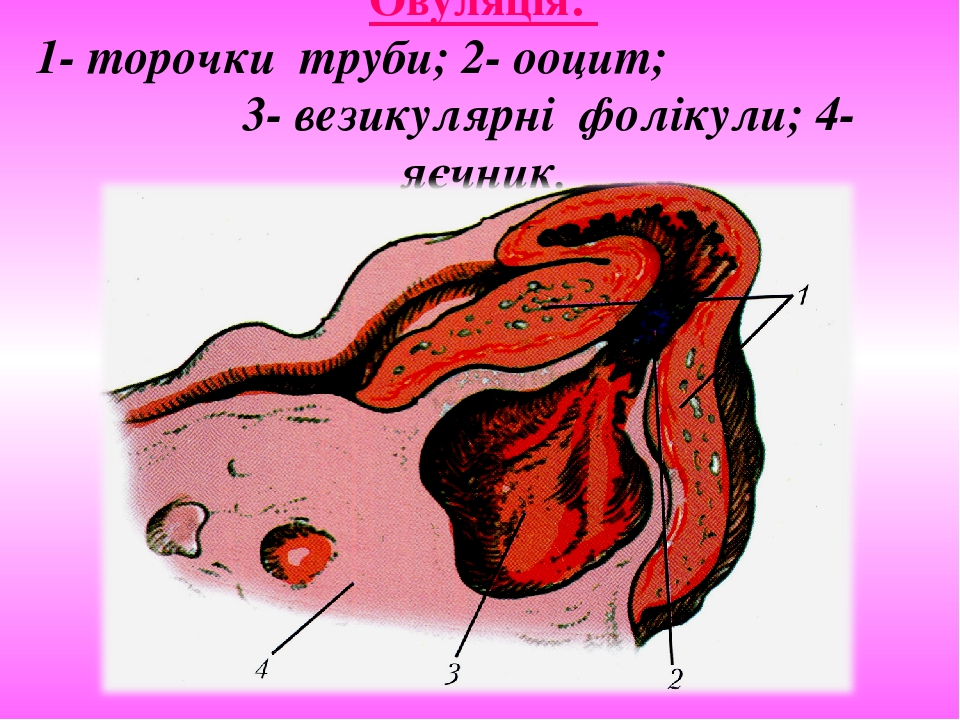
Слайд № 31
Овуляція: 1- торочки труби; 2- ооцит; 3- везикулярні фолікули; 4-яєчник.

Слайд № 32
Сперматогенез і сперматозоїди.
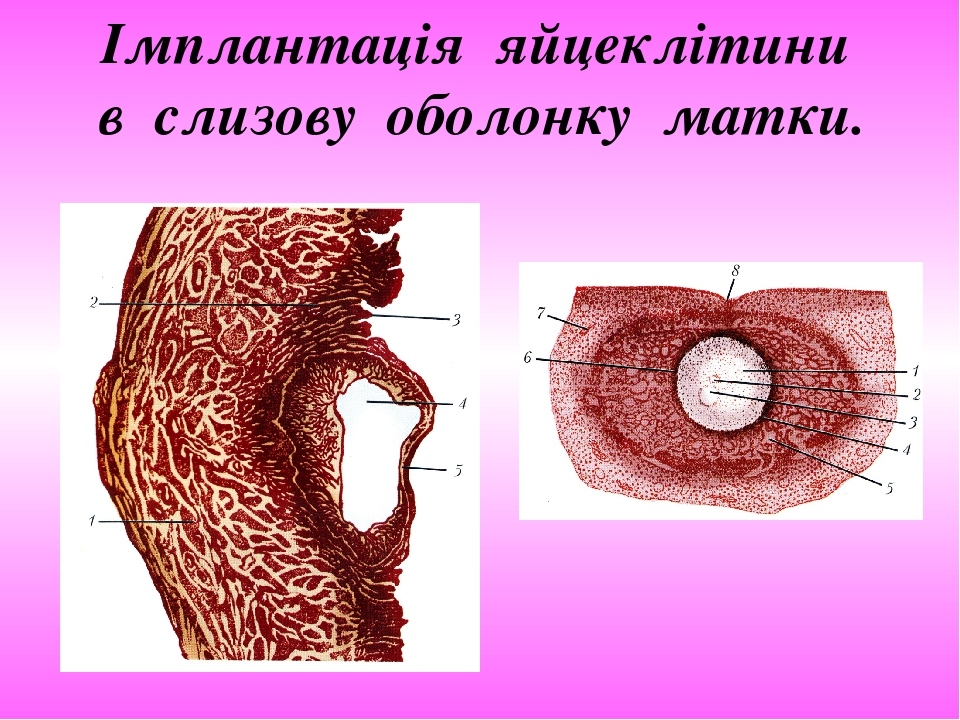
Слайд № 33
Імплантація яйцеклітини в слизову оболонку матки.
Слайд № 34
Стадія двох бластомерів
Слайд № 35
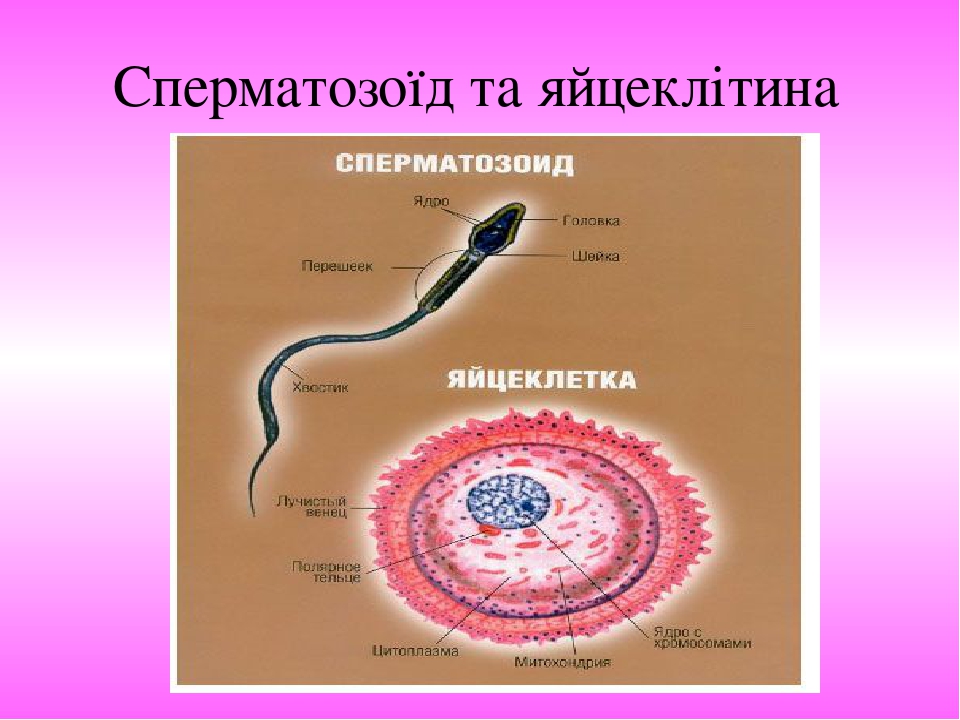
Сперматозоїд та яйцеклітина
Слайд № 36
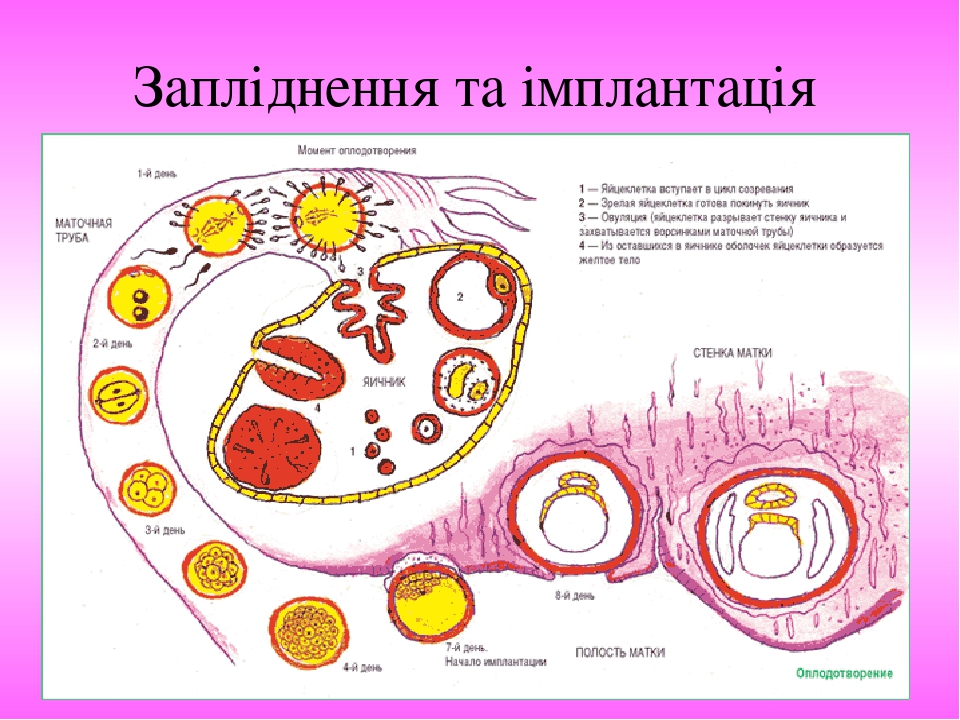
Запліднення та імплантація
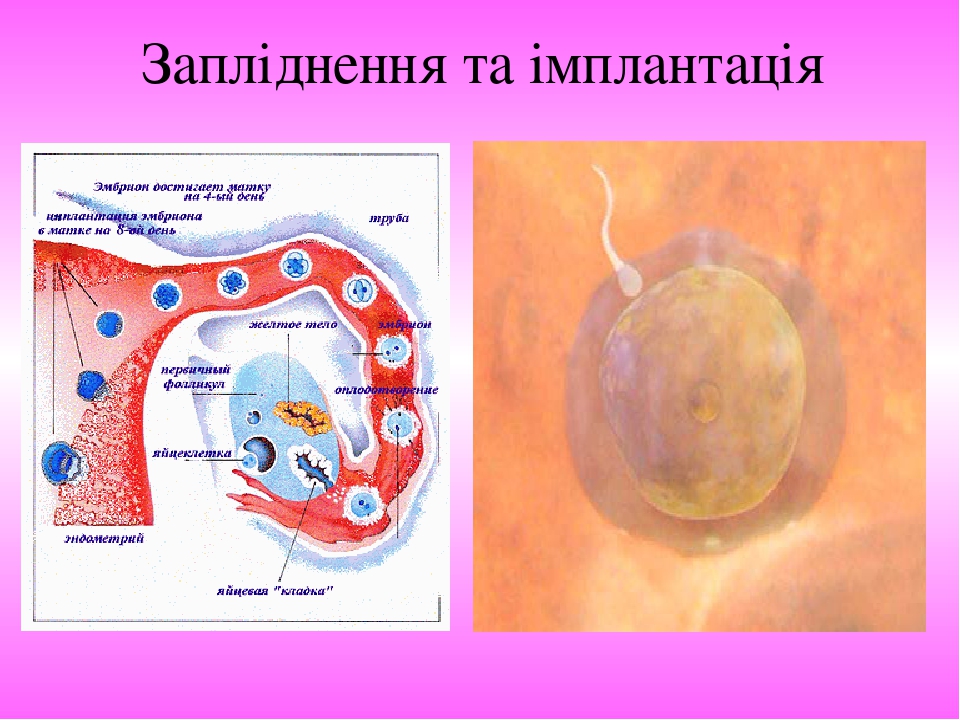
Слайд № 37
Запліднення та імплантація

Слайд № 38
Зигота:1- жіночий пронуклеус; 2- чоловічий пронуклеус;3- оболонка заплідненої яйцеклітини.

Слайд № 39
Схема будови фолікула, який росте мітохондрії цитоплазматична сітка блискуча оболонка фолікулярні клітини ядро овогонії жовткові включення відростки фолікулярних клітин мікроворсинки овогонії

Слайд № 40
Процес розвитку яйцеклітини пов'язаний із ростом та розвитком первинних фолікулів, які містяться у кірковому шарі яєчника. Первинний (примордіальний) фолікул складається з незрілої яйцеклітини, оточеної шаром епітеліальних клітин ( епітелій фолікула) і сполучною тканиною.

Слайд № 41
У першу ( фолікулярну) фазу менструального циклу починає рости один або кілька первинних фолікулів, але стадії повного дозрівання досягає звичайно один фолікул. Процес дозрівання фолікула при менструальному циклі тривалістю 28 діб вкладається в 14 діб.

Слайд № 42
Яйцеклітини самостійно рухатись не можуть. Зріла яйцеклітина оточена прозорою оболонкою або променистим вінцем потрапляє з фолікула, який лопнув, у черевну порожнину, зокрема в маткові труби. Цьому сприяють перистальтичні рухи власне маткової труби та її бахромок, миготіння війок епітелію маткової труби. Таким чином, рідина, а з нею і яйцеклітина, рухається в напрямі від лійки до маткового кінця труби.

Слайд № 43
Розвиток сперматозоїдів.

Слайд № 44
Процес сперматогенезу складний. Він завершується в період статевої зрілості утворенням сперматозоїдів – чоловічих статевих клітин, здатних до запліднення. Дозріванню їх передує дворазовий поділ, унаслідок якого в ядрі статевої клітини залишається половина хромосом (23 замість 46). Зрілий сперматозоїд має довжину до 50-60 мкм і складається з головки , шийки та хвостика.

Слайд № 45
Головка овальна, трохи сплющена з боків. У ній міститься ядро сперматозоона. Воно оточене тонким шаром протоплазми. Шийка складається з протоплазми, містить видозмінену центросому , яка сприяє поділу заплідненого яйця. Хвостик складається з протоплазми; за допомогою нього сперматозоони вільно пересуваються в рідкому середовищі. Внаслідок коливальних рухів хвостика сперматозоон може самостійно рухатись головкою вперед із швидкістю 2-3 мм за 1 хв. Сперматозоони можуть рухатись проти течії рідини.

Слайд № 46
Здатність рухатись сперматозоони набувають після того як потрапляють у секрет сім'яних міхурців і передміхурової залози. Суміш сперматозоонів із секретом сім'яних міхурців , передміхурової і бульбоуретральної (куперової) залоз називають сім'яною рідиною , або спермою ( еякулят). Сперма - це драглиста маса білуватого кольору, яка має лужну реакцію і специфічний запах.
Слайд № 47
Запліднення

Слайд № 48
Заплідненням називають процес з'єднання ( злиття) зрілої чоловічої (сперматозоона) і жіночої ( гамети) статевих клітин, внаслідок якого утворюється одна клітина ( зигота, яйце), що стає початком нового організму.

Слайд № 49
Під час статевих зносин у піхву випорскується 3-5 мм сперми, в якій міститься 200- 500 млн. сперматозоонів. Сперма потрапляє головним чином у заднє склепіння піхви , куди обернена піхвова частина шийки матки. Зовнішній отвір каналу шийки матки стискається зі спермою, скупченою в задньому склепінні, що сприяє проникненню сперматозоїдів у матку. При статевому збудженні м'язи матки скорочуються, зовнішній зів шийки матки трохи відкривається, слизова пробка виступає з шийки матки і обволікається спермою, що потрапила в заднє склепіння.

Слайд № 50
Після статевих зносин слизова пробка із сперматозоїдами втягується в шийку матки. Але головною умовою проникнення сперматозоонів у матку є здатність їх самостійно рухатись. Вони переміщуються з піхви, що має кисле середовище, в шийку матки. Під його впливом частина сперматозоїдів гине або втрачає життєздатність, а частина проникає в просвіт матки і маткових труб.

Слайд № 51
Лужне середовище в шийці і тілі матки – найсприятливіше для життєдіяльності сперматозоїдів. У ньому сперматозоони зберігають здатність рухатись протягом кількох діб ( 3 – 4 доби) . Проте здатність до запліднення після проникнення в матку і маткові труби сперматозоони зберігають не довше 2-х діб. Сперматозоони , які проникли через маткові труби в черевну порожнину, гинуть протягом 1 доби.

Слайд № 52
Сперматозоони, які самостійно рухаються через 0,5 – 1 год. досягають порожнини матки, а ще через 1.5 – 2 год. потрапляють у маткові труби, де вони стикаються із яйцеклітиною. Запліднення звичайно відбувається в ампулярній частині маткової труби. До яйцеклітини, що потрапила в ампулярний кінець труби, рухається багато мільйонів сперматозоонів. На поверхні яйцеклітини утворюється так званий сприймальний горбик.

Слайд № 53
Проникненню сперматозоонів у протоплазму яйцеклітини перешкоджають клітини променистого вінця і прозора оболонка. Сперматозоони, що вкривають поверхню яйцеклітини, виділяють ферменти (гіалуронідазу, муциназу), які збільшують проникність променистого вінця і прозорої оболонки та сприяють проникненню в яйцеклітину кількох чоловічих статевих клітин.

Слайд № 54
Із кількох сперматозоонів , що проникли в яйцеклітину, тільки один бере участь у заплідненні. Ядро цього сперматозоона рухається назустріч ядру яйцеклітини і зливається з ним. Злиття статевих клітин утворюється єдине ядро зиготи. З моменту запліднення починається власне вагітність.

Слайд № 55
Через добу після запліднення зигота починає ділитись , просуваючись при цьому по матковій трубі. Цей процес триває 3 доби. В порожнину матки зародок потрапляє на стадії морули, яка складається з двох видів клітин – одні з них, більші і темніші, скупчуються в центрі клітини, утворюючи ембріобласт ( з якого надалі розвивається плід), інші – менші і світліші утворюють зовнішній шар – трофобласт, який забезпечує імплантацію і живлення зародка.

Слайд № 56
У порожнині матки морула перебуває до імплантації, ще 3 доби, перетворюючись за цей час на бластоцисту. На 7 добу завдяки гістолітичним ферментам, які починає виділяти трофобласт, бластоциста розчиняє тканини слизової оболонки матки, яка в цей час перебуває у фазі секреції ( 21-22 доба менструального циклу, в яєчнику триває лютеїнова фаза). Плодове яйце занурюється у функціональний шар ендометрія. Цей процес називається імплантацією.

Слайд № 57
Розпочинається якісно новий стан організму жінки – вагітність. На кінець 8-ї доби імплантація завершується, отвір над зародком заростає. Живлення бластоцисти в цей час здійснюється завдяки секрету залоз ендометрія.

Слайд № 58
Якщо ендометрій розвинутий недостатньо, його структура та функція порушені внаслідок перенесених запальних захворювань чи абортів, імплантація може взагалі не відбутись , або плодове яйце імплантується в нижніх відділах матки ( розвивається передлежання плаценти) Після імплантації трофобласт починає секретувати хоріонічний гонадотропін, з появою навіть мінімальних кількостей якого в організмі жінки починаються зміни: припиняється менструальний цикл, жовте тіло менструації перетворюється на жовте тіло вагітності, ендометрій трансформується в децидуальну оболонку.

Слайд № 59
Після повної імплантації на поверхні трофобласта утворюються вирости – ворсини, з яких надалі розвивається ворсиста оболонка ( chorion). Поява первинних ворсин за терміном співпадає з першою менструацією, яка не настала. У деяких жінок в цей час можуть з'явитись кров'янисті виділення, які вони помилково приймають за менструацію ( імплантаційна ознака Гартмана). З цього періоду розпочинається гемотрофічний тип живлення зародка. Між ворсинками хоріона і слизовою оболонкою матки виникає зона, в якій циркулює материнська кров. Цей простір називається первинним міжворсинчастим.

Слайд № 60
У цей час ворсинки вкривають всю поверхню хоріона ( chorion frondasum) . Згодом плодове яйце , збільшуючись , виступає в порожнину матки, ця поверхня втрачає контакт із слизовою оболонкою, а отже і трофічну функцію, тому ворсинки тут, ставши недоцільними, зникають, хоріон стає гладеньким ( chorion laeve). На тій частині хоріона, що прилягає до desidua basalis, ворсинки розростаються, розгалужуються , тут починається формування плаценти. Виникає вторинний міжворсинчастий простір , в якому циркулює материнська кров. Такий тип плаценти називається гемохоріальним. При відділенні плаценти від стінки матки цей простір порушується, виникає кровотеча.

Слайд № 61
Перехід до плацентарного кровообігу починається з 14-16 тижня вагітності. Отже, впродовж перших двох тижнів після запліднення запліднену яйцеклітину ми називаємо плодовим яйцем. Ці перші тижні передплацентарного розвитку включають: а/ запліднення; б/ формування вільної бластоцисти; в/ імплантацію бластоцисти; г/ формування первинних ворсинок хоріона.

Слайд № 62
З третього тижня настає ембріональний період, проходить диференціювання оболонок, ріст ембріона. З 10-го тижня після останньої менструації або через 8 тижнів після запліднення ембріональний період закінчується. З цього моменту зародок називається плодом.

Слайд № 63
На цей час плід оточений навколоплодовими водами і трьома оболонками, дві з яких – водна (amnion) та ворсиста (chorion) належать плоду, а одна – децидуальна (decidua) – матері. Децидуальною оболонкою називається видозмінений у зв'язку з вагітністю ендометрій ( слизова оболонка матки). Цю оболонку називають ще відпадаючою, оскільки після народження плода вона разом з іншими оболонками відокремлюється від матки і народжується.

Слайд № 64
Відповідно до положення плодового яйця децидуальна оболонка ділиться на 3 частини: 1/ desidua parietalis - вистеляє порожнину матки; 2/ desidua basalis – знаходиться між плодовим яйцем та стінкою матки.; 3/ desidua capsularis - вкриває плодове яйце з боку порожнини матки.

Слайд № 65
У міру росту плодового яйця desidua capsularis and parietalis розтягуються, стають тоншими і наближаються одна до одної. На 4-5- му місяці вагітності яйце виповнює вже всю порожнину матки. Тому обидва ці відділи децидуальної оболонки зливаються і стають тоншими. Desidua basalis потовщується. Ця частина відпадної оболонки перетворюється на материнську частину плаценти. У цю гіпертрофовану частину децидуальної оболонки проникають численні ворсинки хоріону. Навколо них утворюються міжворсинчасті простори, в які виливається кров із судин материнського організму і зрошує поверхню ворсинок.

Слайд № 66
Децидуальна оболонка має 2 шара: - базальний ( zona bazalis) – залишається в матці після пологів і дає початок новому ендометрію. - функціональний – ( zona functionalis), що складається із спонгіозного і компактного ( скл. із децидуальних клітин).

Слайд № 67
Ворсинчаста оболонка або хоріон, розвивається із трофобласта і мезобласта. Хоріон спочатку вкритий ворсинками суцільно, по всій поверхні, згодом ворсинки залишаються лише на його частині, зверненій до матки, де розвивається плацента.

Слайд № 68
Водна оболонка або амніон, становить собою своєрідний мішок, у якому міститься плід, оточений навколоплідними водами. Зі збільшенням строку вагітності амніотична порожнина швидко збільшується, займає всю порожнину плодового міхура. Амніон прилягає до хоріона, вистеляє внутрішню поверхню плаценти, переходить на пуповину, вкриваючи її у вигляді футляра, і зливається в ділянці пупка із зовнішнім покривом зародка.

Слайд № 69
Амніон- тонка оболонка, що складається з епітелію і сполучних клітин, які утворюються з мезенхіми. Епітелій амніону циліндричний і кубічний. Він бере участь в утворенні навколоплідних вод. Внутрішньою, найближчою до плода оболонкою є амніон. До нього прилягає ворсинчаста оболонка ( хоріон), яка межує з децидуальною ( відпадною) оболонкою.

Слайд № 70

Слайд № 71
Плацента - дуже важливий орган, за допомогою якого відбуваються дихання, живлення і виведення продуктів обміну плода. Вона виконує функцію легень, органів травлення, нирок, шкіри. У плаценті утворюються гонадотропні, естрогенні гормони і прогестерон. Плацента формується з базальної частини децидуальної оболонки, ворсинок, що дуже розрослись, гіллястого хоріона. Наприкінці вагітності діаметр плаценти досягає 15-20 см, товщина 2-3 см, маса 500 – 600 г.

Слайд № 72
Плацента переважно розміщується на передній чи задній стінці матки в ділянці її тіла. Плацента має дві поверхні – материнську, що прилягає до стінки матки, і плодову вкриту амніотичною оболонкою, під якою від периферії плаценти до місця прикріплення пуповини йдуть судини. Материнська частина плаценти становить собою потовщену частину децидуальної оболонки, а плодова частина – ворсинки хоріона.

Слайд № 73
Функції плаценти: Трофічна та газообміну. З крові матері плід отримує кисень і необхідні поживні речовини. Видільна - у кров матері виводяться продукти обміну та вуглекислота. Ендокринна - плацента є тимчасовою залозою внутрішньої секреції. В ній утворюється хоріонічний гонадотропін, прогестерон, частково естрогенні гормони, плацентарний лактоген. Бар'єрна – плацента гальмує перехід до плода деяких речовин та мікроорганізмів. На жаль, ця функція обмежена: алкоголь, нікотин, наркотичні речовини проходять через плаценту і можуть чинити шкідливий вплив на плід.

Слайд № 74
Впродовж вагітності мати, плацента і плід являють собою єдину функціональну систему. Плацента і плід утворюють фетоплацентарний комплекс . Деякі функції плацента і плід виконують спільно, зокрема, естроген синтезуються не лише плацентою, а й наднирковими залозами плода, тому зниження екскреції цих гормонів свідчить про порушення стану плода.

Слайд № 75
Пуповина або пупковий канатик (funiculus umbilicalis), утворюється з алантоїсу, що несе судини від зародка до хоріона і проходить через черевну ніжку. До складу зачатка пуповини входять залишки жовткового міхурця. Пуповина - шнуроподібний утвір, у якому проходять дві артерії і одна вена, що несуть кров від плода до плаценти і назад. Пуповинними артеріями венозна кров тече від плода до плаценти, а пуповинною веною тече до плода артеріальна кров, збагачена киснем у плаценті.

Слайд № 76
Зовні пуповина вкрита тонкою оболонкою, яка є продовженням амніона. Пуповина з'єднує тіло плода з плацентою. Один кінець її прикріплюється до пупкової ділянки плода, а другий – до плаценти. Прикріплення пуповини до плаценти може бути центральним ( посередині плаценти) , боковим ( по периферії плаценти), крайовим ( по краю плаценти), оболонковим. Довжина пуповини доношеного плода в середньому = 50-52 см , d=1,5 см.

Слайд № 77
Послід є сукупність плаценти, пуповини, оболонок (амніотичної, ворсистої, децидуальної).

Слайд № 78

Слайд № 79
Навколоплідні води (liguor amnii) містяться в порожнині амніона. Продукція вод починається з 12 дня гестації. До 12 тижнів у амніотичній порожнині міститься 50 мл вод, у наступні місяці їхня кількість збільшується до 400-500 мл, в терміні вагітності 36-38 тижнів досягає максимуму – 1-1,5 л, після 38 тижня води починають всмоктуватися, об'єм амніотичної порожнини меншає.

Слайд № 80
У перші місяці вагітності склад навколоплідних вод майже тотожний із складом материнської плазми за винятком нижчого рівня протеїнів, пізніше у навколоплідних водах знаходять злущені клітини епідермісу плода, часточки сировидного мастила, лануго, сеча плода.

Слайд № 81
Функції навколоплідних вод: Створюють умови для вільного росту і розвитку плода та його рухів. Захищають плід від несприятливих впливів (зовнішніх). Захищають пуповину від стиснення між тілом плода та стінкою матки. ( стискання пуповини призводить до загибелі плода). Під час пологів міхур, заповнений навколоплідними водами, сприяє нормальному перебігу розкриття шийки матки.

Слайд № 82
У одному сегменті бластоциста скупчуються клітини. У цьому скупченні виділяється 2 вузлики – ектобластичний ( ектобласт) та ентобластичний ( ентобласт). У центрі цих вузликів незабаром утворюється порожнина і внаслідок чого ектобластичний вузлик перетворюється на ектобластичний міхурець, з'єднаний за допомогою ніжки з трофобластом. З нього утворюється амніотична порожнина. Стінки цієї порожнини перетворюються на амніон – водну оболонку.

Слайд № 83
Ентеробластичний міхурець розташований ближче до центра. Він перетворюється на жовткову порожнину. Клітини ектобласта і ентобласта, розташовані між амніотичним і жовтковими міхурами утворюють зачаток зародка ( зародковий щиток).

Слайд № 84
У міру збільшення порожнини екзоцелома клітини мезенхіми відтісняється з одного боку до хоріона, а з другого – до амніотичного і жовткового міхурців та зародка, який міститься між ними. Стінки міхурців і хоріона стають двошаровими. Зародковий зачаток складається тепер із трьох зародкових листків – ектодерми, мезодерми та ендодерми. Із них утворюються всі тканини та органи плода.

Слайд № 85
Амніотичний міхурець швидко збільшується внаслідок накопичення в ньому прозорої рідини. Стінка його наближається до хоріона і прилягає до неї. Порожнина бластоциста при цьому зникає. Зародок, який лежав між амніоном і жовтковим міхурцем, починає входити в порожнину амніона і поступово заглиблюється у нього. У міру збільшення амніотичної порожнини жовтковий міхурець зменшується, жовткові судини спадаються, стінки атрофуються.

Слайд № 86
Одночасно із розвитком оболонок із заднього кінця первинної кишки зародка утворюється вирост – алантоїс ( ковбасовидна оболонка). Алантоїс проходить до хоріона тією ж самою ніжкою, яка з'єднувала амніотичний міхурець з трофобластом. Через алантоїс проходять судини з тіла зародка до ворсинчастої оболонки. Ці судини вростають у кожну ворсинку хоріона – процес васкуляризації хоріона.

Слайд № 87
Цей момент стає початком алантоїдного кровообігу в зародку, який забезпечує інтенсивніший обмін між організмом матері і зародком. Після завершення початкових стадій плід оточений амніотичною рідиною і трьома оболонками.