
Ім'я файлу: Стопа.docx
Розширення: docx
Розмір: 5558кб.
Дата: 02.02.2022
скачати
Пов'язані файли:
тема 15 Голодування.docx
Розширення: docx
Розмір: 5558кб.
Дата: 02.02.2022
скачати
Пов'язані файли:
тема 15 Голодування.docx
7 Стопа
Багато пацієнтів, які мають патологію стопи, відчувають біль. Тому ретельно зібраний анамнез має значення для діагностики захворювання.
Вік, стать, діяльність і повсякденна активність є важливими факторами, які необхідно враховувати при обстеженні пацієнта. Важливо виявити особливості появи першого болю, його локалізацію та іррадіацію, походження та причини, які викликають болючі відчуття. Слід оглянути та дати порівняльну оцінку обом стопам та найближчим суглобам (наприклад, колінним). Необхідно оцінити осьові відхилення кінцівок. Важливо досліджувати форму підошви взуття пацієнта, оскільки асиметричне зношування підошв може бути першою вказівкою на причину скарг пацієнта.
Додатково до пальпаторного дослідження з оцінкою рухливості та хворобливості при пальпації важливо оглянути стопу під час стояння з навантаженням та ходьбою. Метатарзалгія - загальний термін для больових відчуттів переднього відділу стопи. Плоскостопість найчастіша деформація стопи та основна причина метатарзалгії. Колапс поперечної метатарзальної арки внаслідок слабкості м'язів та зв'язок, веде до вторинних змін у стопі з формуванням кігтеподібних та молоткоподібних пальців, а також вальгусного відхилення першого пальця. Підошовні мозолі внаслідок збільшеного навантаження на головки плеснових кісток призводять до додаткових проблем.
Іншими причинами болю в передньому відділі стопи є: деформуючий остеоартроз (ригідний перший палець), невроми (неврома Мorton), втомні(стресові) переломи, асептичні некрози (хвороба Коehler), захворювання сесамоподібних кісток, підошовні бородавки, компресійні нейропатії (синдром тарзального каналу).
При певних системних захворюваннях у процес залучається і стопа. Часто першими клінічними ознаками цих хвороб є болі в стопі. До цих захворювань відносяться цукровий діабет, подагру, псоріаз, системні захворювання сполучної тканини та ревматоїдний артрит.
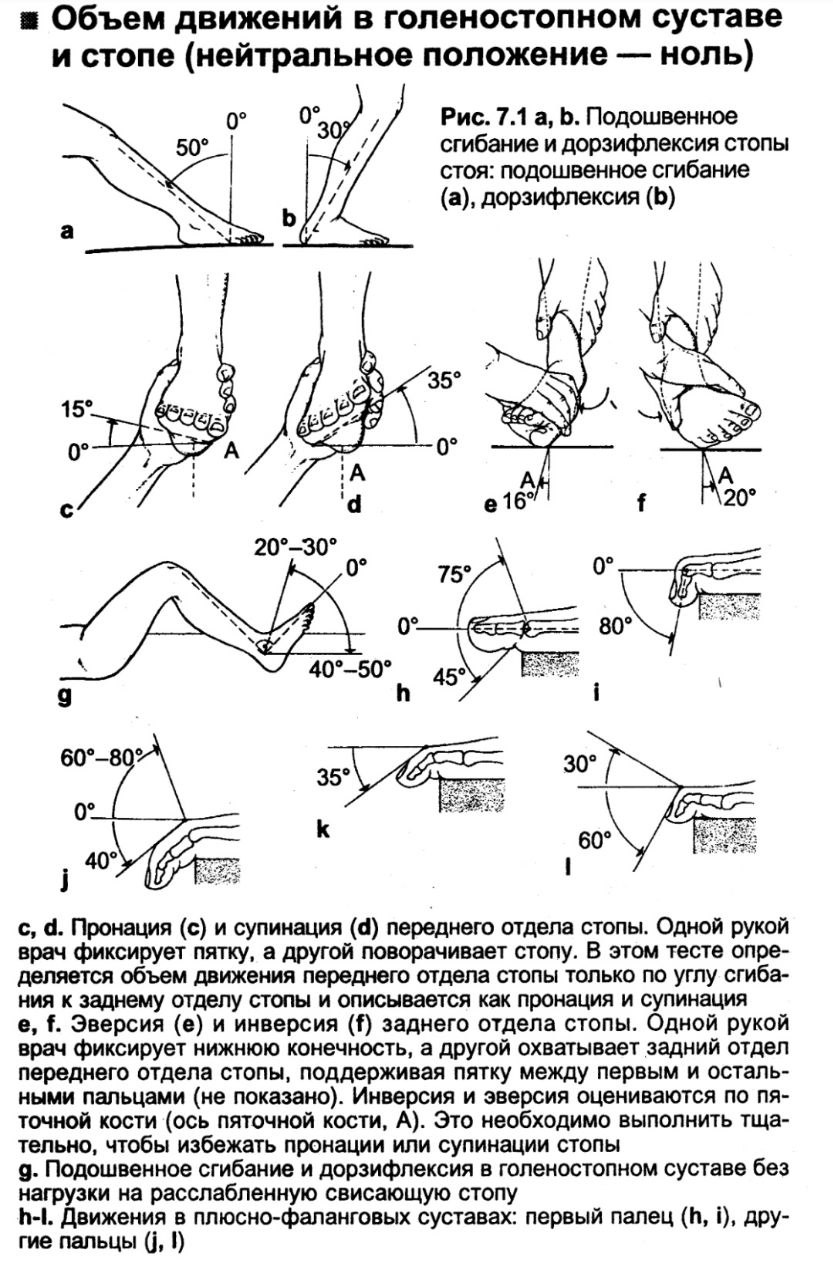
с, d. Пронація (с) та супінація (d) переднього відділу стопи. Однією рукою лікар фіксує п'яту, а іншою повертає стопу. У цьому тесті визначається об'єм руху переднього відділу стопи тільки за кутом згинання до заднього відділу стопи, та описується як пронація та супінація
е, f. Еверсія (е) та інверсія (f) заднього відділу стопи. Однією рукою лікар фіксує нижню кінцівку, а іншою охоплює задній відділ переднього відділу стопи, підтримуючи п'яту між першим і іншими пальцями. Інверсія та еверсія оцінюються за п'ятковою кісткою (вісь п'яткової кістки). Це необхідно виконати ретельно, щоб уникнути пронації або супінації стопи
g. Підошовне згинання та дорзифлексія в гомілковостопному суглобі без навантаження на розслаблену звисаючу стопу
h-1. Рухи у плесно-фалангових суглобах: перший палець (h, i), інші пальці (J, I)
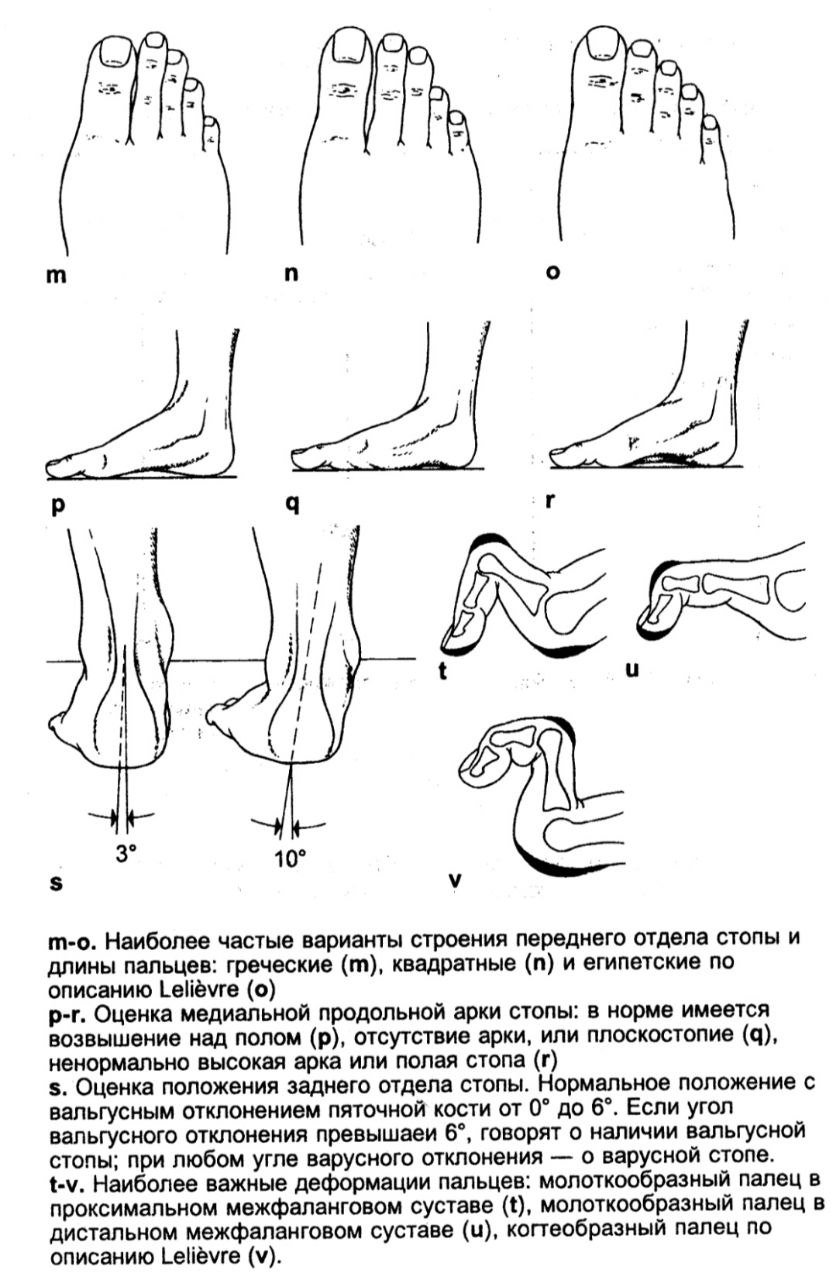
m-о. Найбільш часті варіанти будови переднього відділу стопи та довжини пальців:
грецькі (m), квадратні (n) та єгипетські за описом Lelievre (o)
p-г. Оцінка медіальної поздовжньої арки стопи: в нормі є піднесення над підлогою (р), відсутність арки, або плоскостопість (q), ненормально висока арка або порожня стопа (r)
s. Оцінка положення заднього відділу стопи. Нормальне положення з вальгусним відхиленням кістки п'ятки від 0° до 6°. Якщо кут вальгусного відхилення перевищує 6°, говорять про наявність вальгусної стопи; за будь-якого куті варусного відхилення --про варусну стопу
t-v. Найбільш важливі деформації пальців: молоткоподібний палець - у проксимальному міжфаланговому суглобі (t), молоткоподібний палець - у дистальному міжфаланговому суглобі (і), кігтеподібний палець за описом Lelievre (v).
Функціональні тести
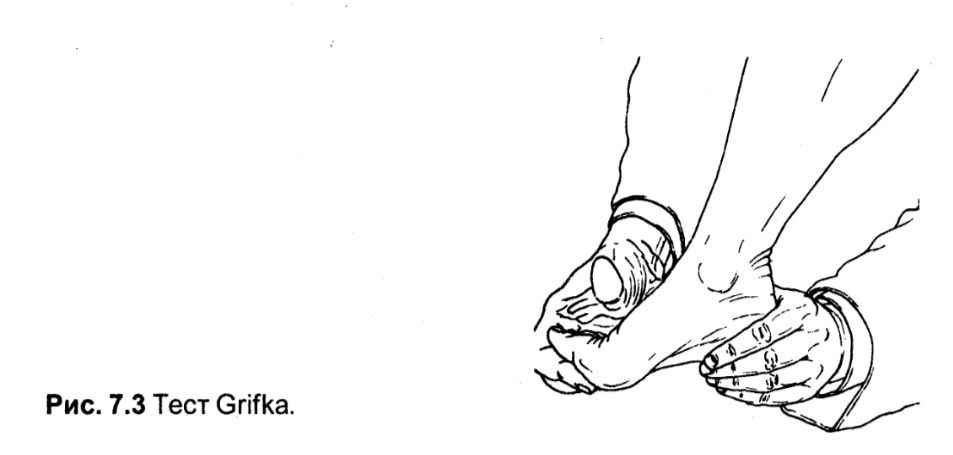
Тест Grifka
Оцінює ступінь вивертання стопи назовні (плоскостопія).
Методика. Після пасивної дорсифлексії* пальців стопи лікар своїми пальцями натискає з підошовного боку на головки плеснових кісток пацієнта, викликаючи компресію у плеснофалангових суглобах.
Оцінка. Цей тест відповідає навантаженням, які виникають під час ходьби в плеснофалангових суглобах, і викликає болючі відчуття в ураженому пальці. При вальгусній стопі це часто болісно, у той час як одна лише підошовна компресія не викликає больвих відчуттів
*Дорсифлексія – це рух гомілкового суглоба, де пальці ніг наближаються до гомілки, підіймаючись угору й зменшуючи кут між м'язами стопи та гомілки.
Тест Strunsky
Провокаційний тест для оцінки метатарзалгії*.
Методика. Пацієнт знаходиться на столі так, що його стопи звисають над краєм столу. Щільно стиснувши першими та другим пальцями своїх рук перші пальці стоп пацієнта, і обхопивши також інші пальці стоп пацієнта, лікар виконує максимальне згинання підошви в плеснофалангових суглобах.
Оцінка. При хронічній патології плеснофалангового суглоба з метатарзалгією цей тест значно збільшує симптоми в результаті збільшення тиску на плеснофалангові суглоби. При подальшій пальпації плюснефалангових суглобів можна ідентифікувати уражений суглоб.
*Метатарзалгія - симптом, який виражається у вигляді болю в гомілковостопному суглобі.
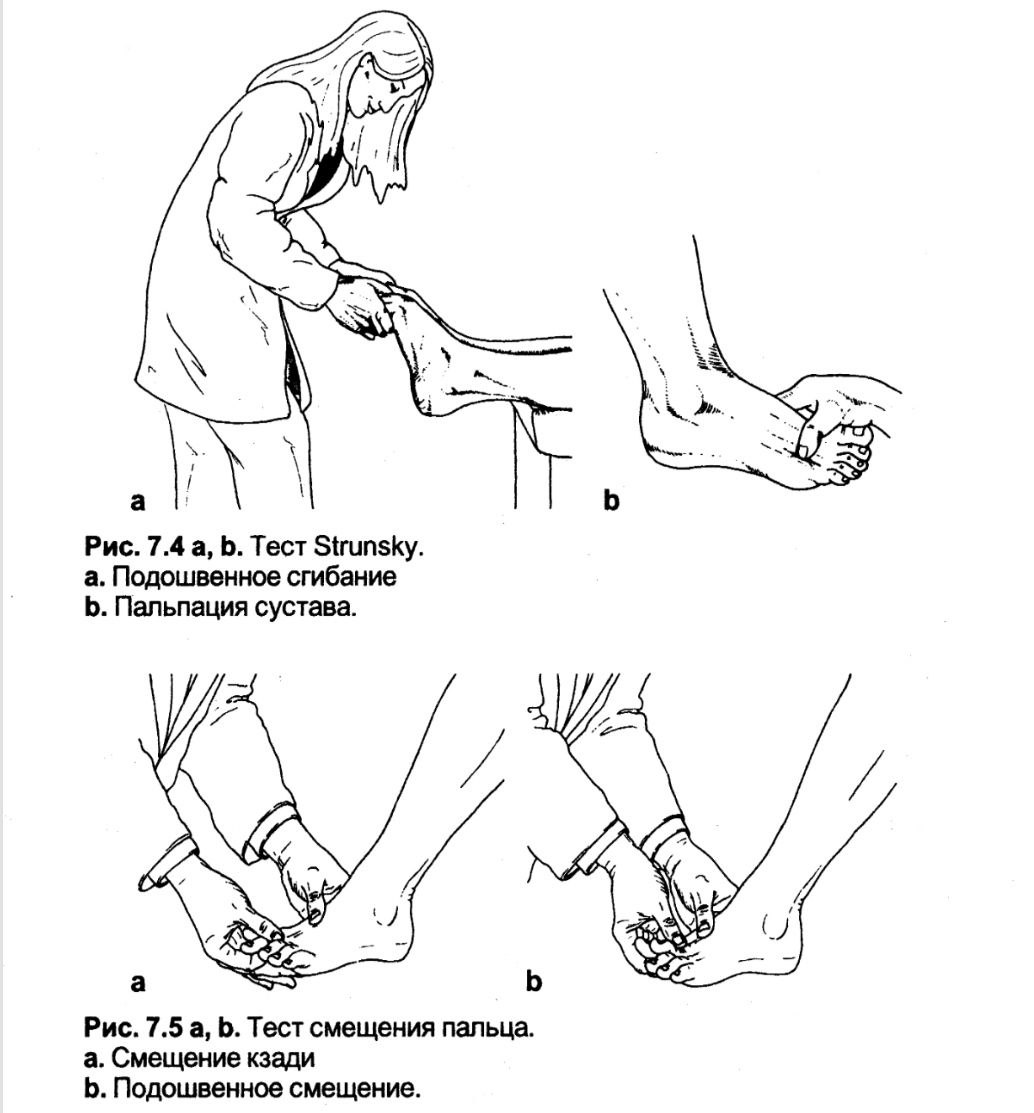
Тест зміщення пальця
Застосовується для оцінки нестабільності плеснофалангових суглобів.
Методика. Фіксуючи середню частину переднього відділу стопи однією рукою, лікар охоплює дистальний відділ проксимальної фаланги іншою рукою і зміщує її поперемінно ззаду і в підошовному напрямку відносно головки плеснової кістки.
Оцінка. Больові відчуття при русі в плеснофаланговому суглобі, що супроводжуються симтомами нестабільності, підтверджують зростаючу деформацію пальця, що призводить до функціональної кігтеподібної деформації пальця під час ходьби з навантаженням. Прогресування цієї нестабільності веде до постійної кігтеподібної деформації пальця, коли плеснофаланговий суглоб фіксований у положенні дорсифлексії*.
Якщо є вивих у плеснофаланговому суглобі, то усунути його в цьому тесті неможливо. Результатом є метатарзалгія з розвитком підошовних мозолів.
* Дорсифлексія – це рух гомілкового суглоба, де пальці ніг наближаються до гомілки, підіймаючись угору й зменшуючи кут між м'язами стопи та гомілки.
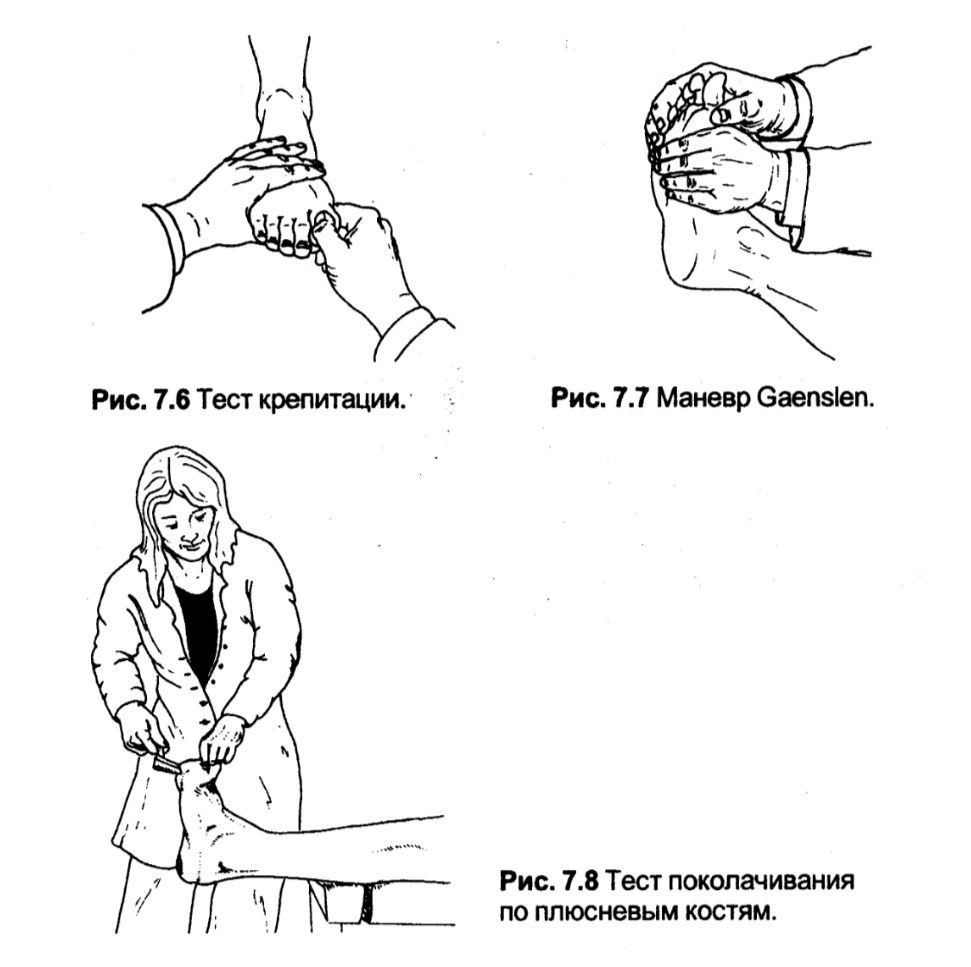
Тест крепітації
Характерний для першого ригідного пальця (hallux rigidus).
Методика. У пацієнта з розслабленою та звисаючою стопою лікар охоплює проксимальну фалангу першого пальця стопи пацієнта своїми пальцями однієї руки, тримаючи перший палець на задній частині, а решта пальців на підошовній поверхні стопи. Іншою рукою лікар фіксує латеральний край переднього відділу стопи, розміщуючи перший палець на підошовній поверхні, а інші пальці на задній частині. Потім лікар виконує пасивне підошовне згинання, дорзифлексію та ротацію у плеснофаланговому суглобі пацієнта.
Оцінка. При ригідному першому пальці, рухи в суглобі у кожному напрямку болючі і, спочатку в дорзифлексії, обмежені. Це може супроводжуватись пальпованим або чутним на слух хрустом (крепітацією) внаслідок дегенеративних змін у суглобі.
Маневр Gaenslen
Дозволяє оцінити біль у передньому відділі стопи.
Методика. Лікар фіксує головки плесноподібних кісток пацієнта в одній площині, затиснувши їх між пальцями руки на підошовній стороні та першим пальцем цієї руки, розташованим на задній поверхні стопи. Іншою рукою, складеною у формі «клешні», лікар охоплює пальці стопи пацієнта, прикладаючи медіальну та латеральну компресію до переднього відділу стопи з боку головок плесноподібних кісток першого та п'ятого пальців.
Оцінка. Це стиснення переднього відділу стопи «клешнями» викликає біль між головками плесноподібних кісток, часто з гострим епізодичним болем, що іррадіює у прилеглі пальці за наявності невроми Morton (болюча між пальцева неврома). Це також часто спричиняє біль при значній вальгусній деформації стопи, коли є подразнення суглобової капсули.
Тест постукування по плесноподібних кістках
Провокаційний тест для визначення метатарзалгії
Методика. Пацієнт лежить на спині, стопи звисають над краєм столу. Лікар трохи перегинає пальці стопи пацієнта однією рукою і постукує по головках плесноподібних кісток або плеснофалангових суглобах неврологічним молоточком іншою рукою.
Оцінка. У пацієнтів з метатарзалгією внаслідок хронічного подразнення плеснофалангових суглобів биття викликає посилення симптомів метатарзалгії. Біль під час биття, який з'являється між головками плеснових кісток (перш за все, третьою і четвертою, з гострим болем, що іррадіює в сусідні пальці), характерний для невроми Morton.
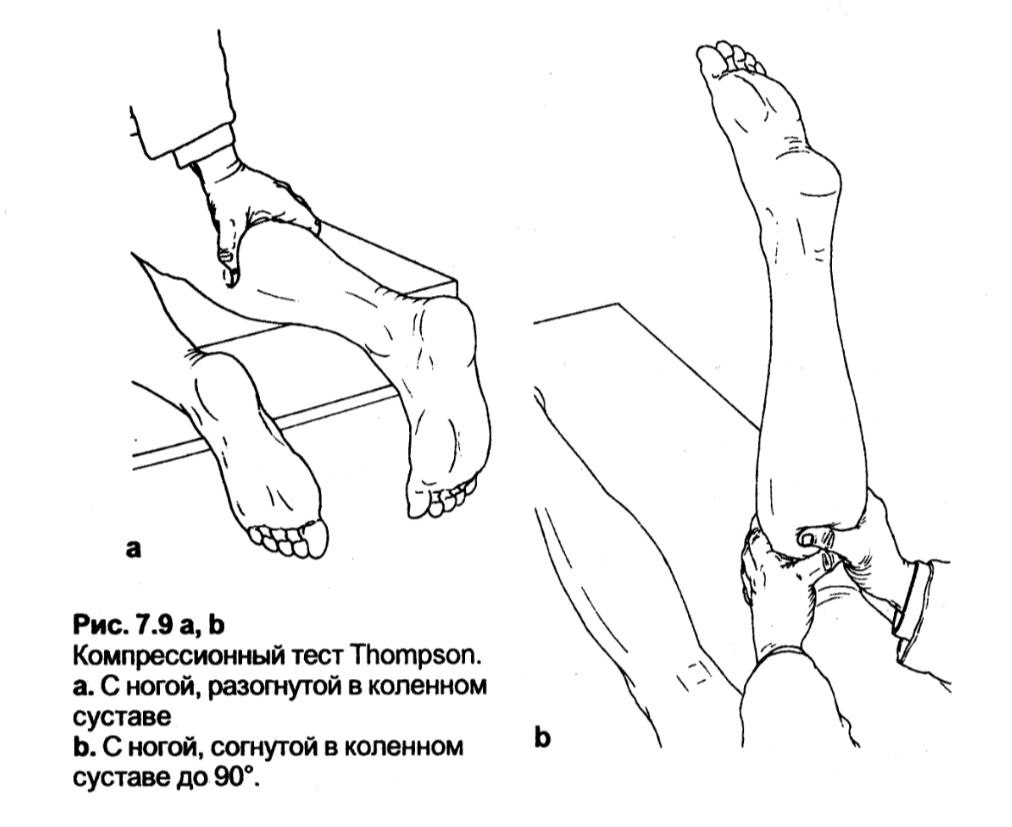
Компресійний тест Thompson (компресійний тест ахіллового сухожилля)
Методика. Пацієнт лежить на животі. Його стопи звисають з краю столу. Лікар охоплює м’язи верхньої третини ураженої гомілки однією рукою і сильно їх стискає.
Оцінка. У нормі компресія м'язів гомілки спричиняє швидке пасивне підошовне згинання стопи. Відсутність такого підошовного згинання свідчить про розрив ахіллового сухожилля. У пацієнтів з частковим розривом ахіллового сухожилля цей тест не завжди переконливий і залежить від ступеня розриву. Пацієнти з розірваним ахілловим сухожиллям не можуть стояти на кінчиках пальців, особливо на пошкодженій кінцівці, і ахіллів рефлекс буде відсутній.
Примітка. Цей тест може також виконуватися у пацієнта, що лежить на животі з ногою, зігнутою до 90" в колінному суглобі. У цьому положенні лікар охоплює мускулатуру верхньої третини гомілки обома руками і сильно її стискає. Втрата підошовного згинання є симптомом розриву ахіллового сухожилля (тест Simmond).
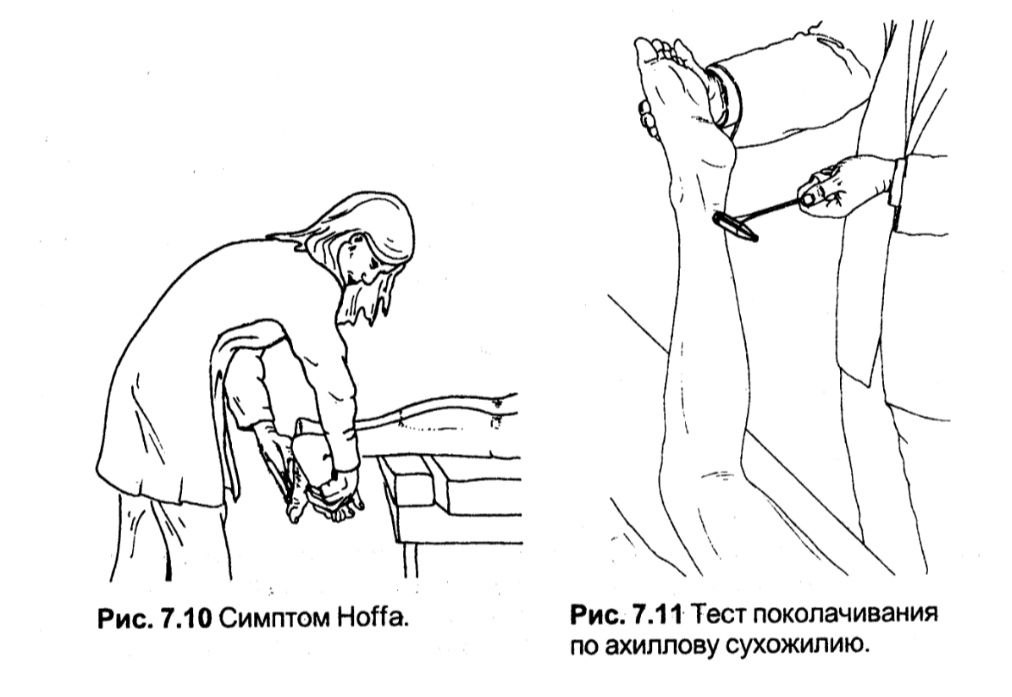
Симптом Ноffa
Дозволяє діагностувати застарілий розрив ахіллового сухожилля.
Методика. Пацієнт лежить на животі, стопи звисають над краєм столу. Лікар пасивно виконує тильне згинання (дорсифлексію) обох стоп.
Оцінка. За наявності застарілого розриву ахіллового сухожилля натягування останнього зменшується, і уражена стопа може досягти більшого, тильного згинання порівняно зі здоровою. Потім пацієнтові пропонують стати на кінчики пальців, почерзі на кожній нозі. На кінцівці, де є розрив ахіллового сухожилля, пацієнт стати, як запропоновано, не зможе.
Тест постукування по ахілловому сухожиллю
Дозволяє діагностувати розрив ахіллового сухожилля.
Методика. Пацієнт лежить на животі з ногами, зігнутими до 90 ° в колінних суглобах. Лікар постукує неврологічним молоточком по ахілловому сухожиллю в дистальній його третині.
Оцінка. Збільшення болю та зменшення підошовного згинання (ахіллів рефлекс) є симптомом розриву ахіллового сухожилля. За відсутності ахіллового рефлексу необхідно провести диференціальний діагноз з неврологічними змінами.
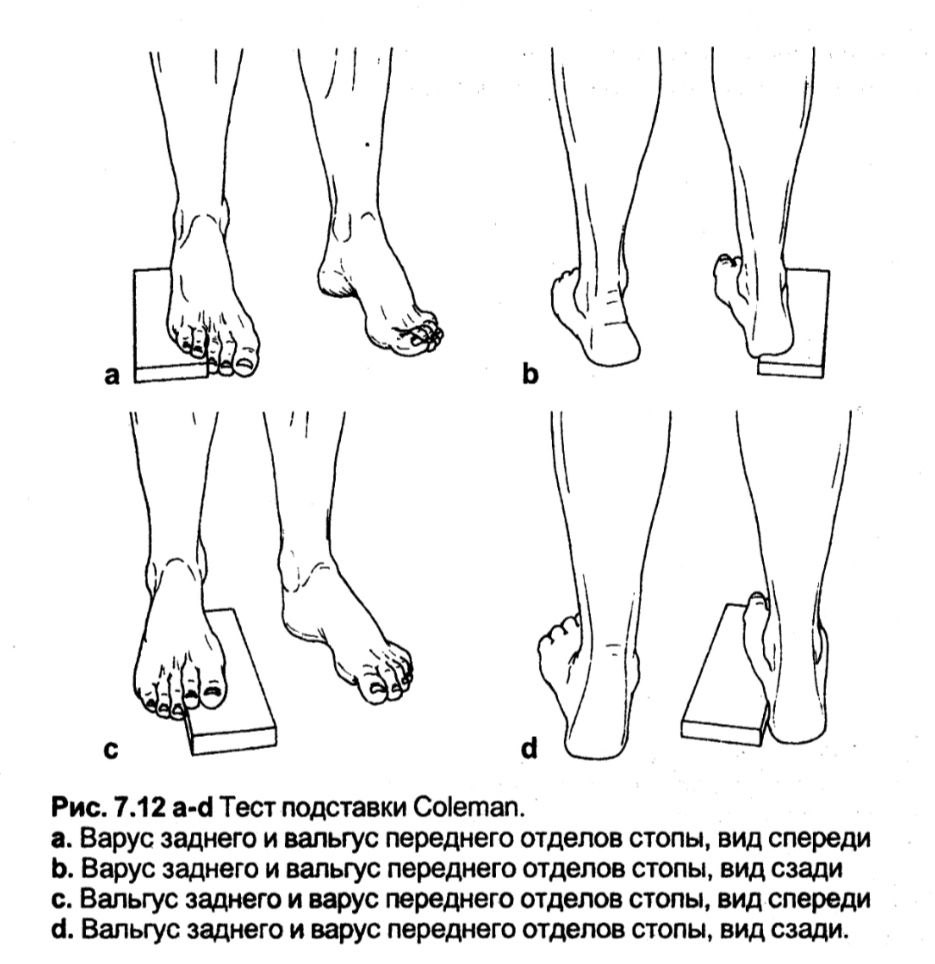
Тест підставки Coleman
Тест оцінки деформації заднього відділу стопи
Методика. Пацієнт стоїть. Латеральний блок-тест виконується таким чином: під п'яту і латеральний край стопи підкладають дерев'яні підставки різної висоти, залежно від тяжкості та форми деформації, доти, доки перша плеснева кістка не торкатиметься підлоги. При виконанні медіального блок-тесту підставки повинні розташовуватися під головкою першої плеснової кістки.
Оцінка. Цей тест є добрим методом визначення рухливості, що компенсує деформацію заднього відділу стопи за наявності одночасної фіксованої деформації переднього відділу стопи. Латеральний блок-тест використовується для визначення рухомості варусної деформації заднього відділу стопи за наявності одночасної вальгусної контрактури переднього відділу стопи. За наявності еластичної варусної деформації заднього відділу стопи вона може бути коригована дерев'яними блоками. За наявності варусної контрактури переднього відділу стопи медіальний блок-тест може допомогти оцінити еластичність та/або тяжкість контрактури в деформації заднього відділу стопи.
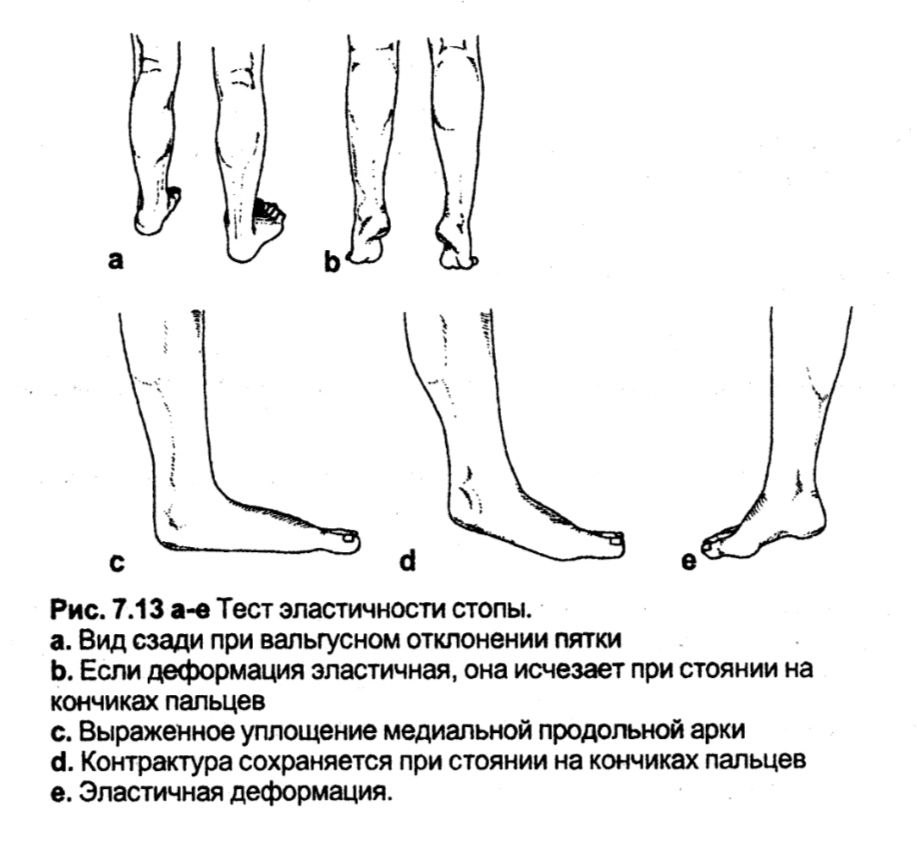
Тест еластичності стопи
Оцінює ригідність або еластичність стійкої плоско-вальгусної деформації (клишоногості).
Методика. Для плоско-вальгусної деформації (клишоногості) характерне збільшення вальгусного положення п'яти і сплощення медіальної поздовжньої арки (плоскостопість або плоска стопа - pes planus). Стопи оглядаються збоку і ззаду у пацієнтів, які стоять у нормальному положені, а потім на кінчиках пальців.
Оцінка. За наявності ригідної плоско-вальгусної деформації вальгусне положення п'ятки та сплощення медіальної поздовжньої осі зберігаються при стоянні пацієнта на кінчиках пальців. При еластичній плоско-вальгусній деформації стояння на пальцях призводить до варусу п'яти, компенсуючи цим вальгусну деформацію, і знову з'являється медіальна повздовжня арка.
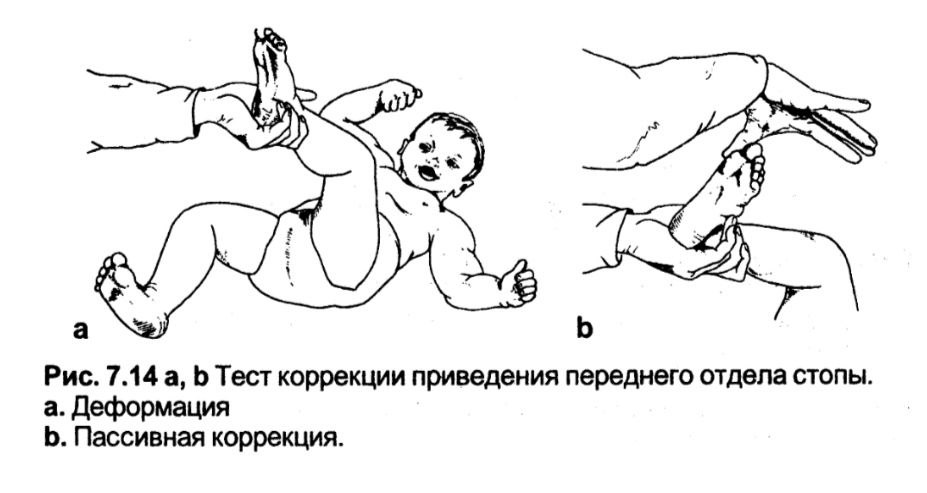
Тест корекції приведення переднього відділу стопи
Застосовується для оцінки та диференціального діагнозу ригідності та еластичності приведення стопи.
Методика. Дитина лежить на спині. Лікар охоплює стопу ураженої кінцівки однією рукою намагається усунути приведення стопи, натискаючи на медіальний край переднього відділу стопи першим пальцем іншої руки.
Оцінка. Якщо ця маніпуляція легко усуває приведення стопи, деформація може виправитися самостійно. Деформація, яка не виправляється, є ригідною. Вроджена деформація, яка коригується руками, вимагає ретельного своєчасного лікування з використанням коригувальних гіпсових пов'язок.
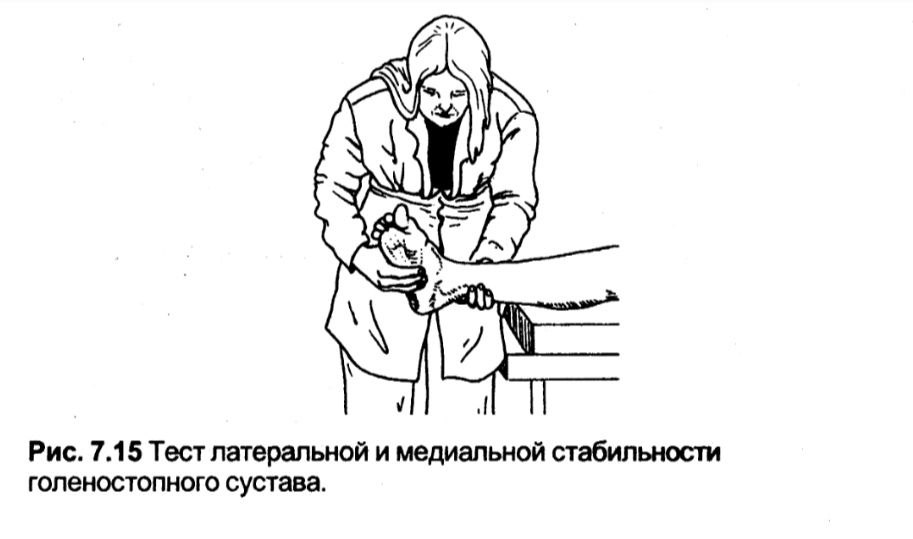
Тест латеральної та медіальної стабільності гомілковостопного суглоба
Дозволяє оцінити пошкодження бічних зв'язок гомілковостопного суглоба.
Методика. Пацієнт лежить на спині. Лікар однією рукою фіксує нижню кінцівку позаду кісточок. Іншою рукою він охоплює латеральну частину середнього відділу стопи і виконує супінацію, намагаючись розширити суглобову щілину гомілковостопного суглоба з латеральної сторони. Для оцінки медіальних зв'язок лікар охоплює середній відділ стопи з медіального боку і виконує пронацію, намагаючись розширити медіальну суглобову щілину.
Комплекс великогомілково-таранно-п'ятковий суглоб складається з гомілковостопного та підтаранного суглобів. Це складні сполуки, які разом формують функціональну одиницю; підтаранний суглоб діє разом із поперечним суглобом передплесним (суглобом Сhораrt). Деякі зовнішні та внутрішні колатеральні зв'язки охоплюють обидва суглоби, інші лише гомілковостопний.
Гомілковостопний суглоб стабілізується щільними колатеральними зв'язками. Латеральні (малогомілкові) структури включають передню таранномалогомілкову, п'яточномалогомілкову і задню таранномалогомілкову зв'язки. Медіальні (великогомілкові) структури включають дельтоподібну зв'язку.
Зовнішнє розгинання стопи позначається як дорсифлексія, рух стопи вниз підошовне згинання. Є широкий діапазон індивідуальних варіантів фізіологічного обсягу руху. У підтаранному суглобі можливі, як і в кисті, пронація та супінація. Піднімання медіального краю стопи є супінацією; підняття латеральної - пронацією.
Оцінка. Ушкодження однієї з цих зв'язок призводить до нестабільності та збільшення розкриття медіальної або латеральної суглобової щілини. Збільшення супінації може бути наслідком травми передньої таранномалогомілкової і п'яточномалогомілкової зв'язок. Збільшення пронації може виникнути у разі пошкодження дельтовидної зв'язки. Ротаційна травма в супінації — найчастіший механізм пошкоджень гомілковостопного суглоба і майже незмінно включає передню таранно-малогомілкову зв'язку. У дітей зазвичай спостерігається більший обсяг рухів у гомілковостопному суглобі, і це не повинно помилково оцінюватися як ушкодження зв'язок.
Порівняння обох стоп під час огляду є обов'язковим. Рентгенограми з навантаженням необхідні для документального підтвердження ушкодження зв'язок, особливо в гомілковостопному суглобі. Залежно від необхідності, вони виконуються з навантаженням у положенні супінації або пронації, зі стопою в нейтральному положенні, у положенні передньої або задньої шухляди. Для порівняння слід виконувати рентгенограми обох стоп із навантаженням.
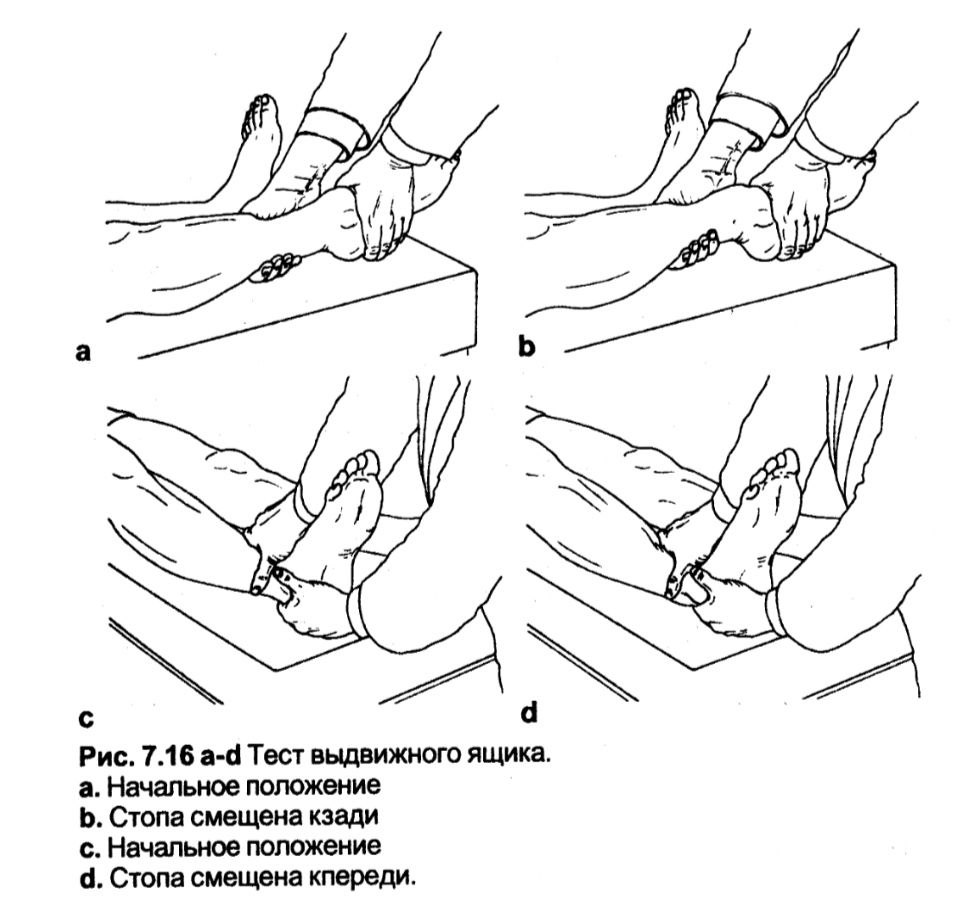
Тест висувної скриньки
Використовується для оцінки стабільності гомілковостопного суглоба.
Методика. Пацієнт лежить на спині. Лікар фіксує гомілку пацієнта однією рукою ззаду та охоплює середній відділ стопи іншою рукою. Лікар зміщує стопу до заду в гомілковостопному суглобі, проти зусилля руки, що фіксує гомілку. Другим етапом лікар охоплює гомілку спереду, а п'яту ззаду. Потім стопа зміщується до переду проти зусилля руки, що фіксує гомілку.
Оцінка. Виконується порівняльне обстеження обох кінцівок. Розрив латеральної колатеральної зв'язки гомілковостопного суглоба призводить до рухливості стопи в гомілковостопному суглобі; розрив передніх зв'язок призводить до збільшення передньої рухливості, а розрив задніх - до заднього зміщення.
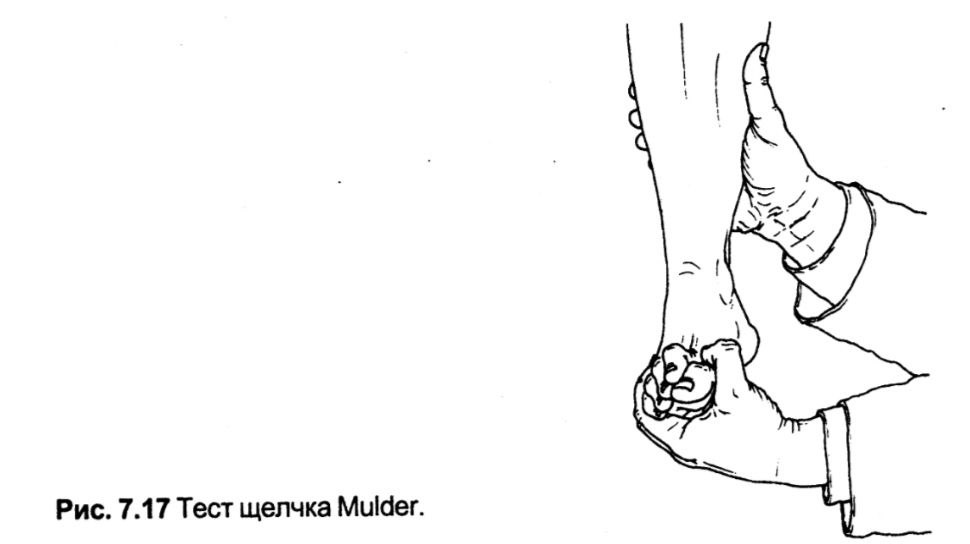
Тест натискання Mulder
Застосовується для діагностики міжпальцевої невроми (неврома Morton).
Методика. Лікар охоплює передній відділ стопи пацієнта своїми пальцями у вигляді «клешні» та стискає його. Це призводить до того, що головки плеснових кісток наближаються одна до одної.
Оцінка. За наявності міжпальцевої невроми виникає біль і іноді парестезія, що іррадіює в суміжні пальці. Іноді можна пропальпувати невелике щільне фібромоподібне утворення між пальцями, яке може зміщуватися, іноді з відчутним клацанням під час стиснення переднього відділу стопи. Неврома Morton має форму веретеноподібної цибулини та розвивається у підошовному нерві. Болючі міжпальцеві невроми зазвичай розвиваються у другому або третьому міжпальцевому проміжку; невроми в першому або четвертому проміжках зустрічаються рідко.
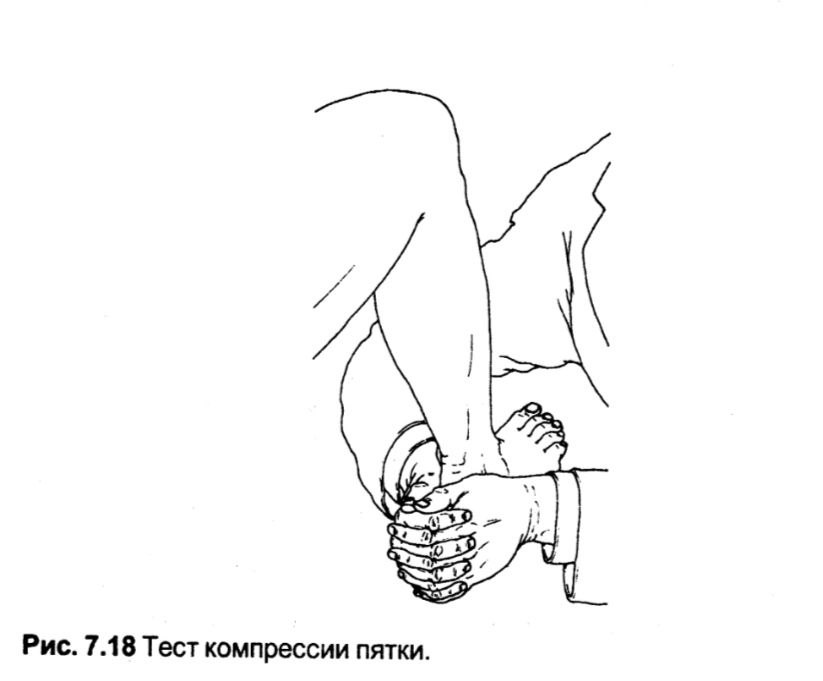
Тест компресії п'яти
Вказує на наявність втомного перелому кістки п'яти.
Методика. Лікар виконує симетричну компресію п'яти пацієнта між тенарами своїх долонь.
Оцінка. За наявності втомного (стресового) перелому пацієнт відчуває інтенсивний біль у п'яті. Втомні переломи, в основному, зустрічаються у пацієнтів з вираженим остеопорозом. Пацієнти з такими переломами виробляють через болі певну ходу, часто пересуваючись без навантаження на п'яту взагалі. Сама область п'яти може бути набрякла і болюча при пальпації. Компресія п'яти рідко завдає вираженого болю пацієнтам з іншою патологією, наприклад, з підп'ятковим бурситом.
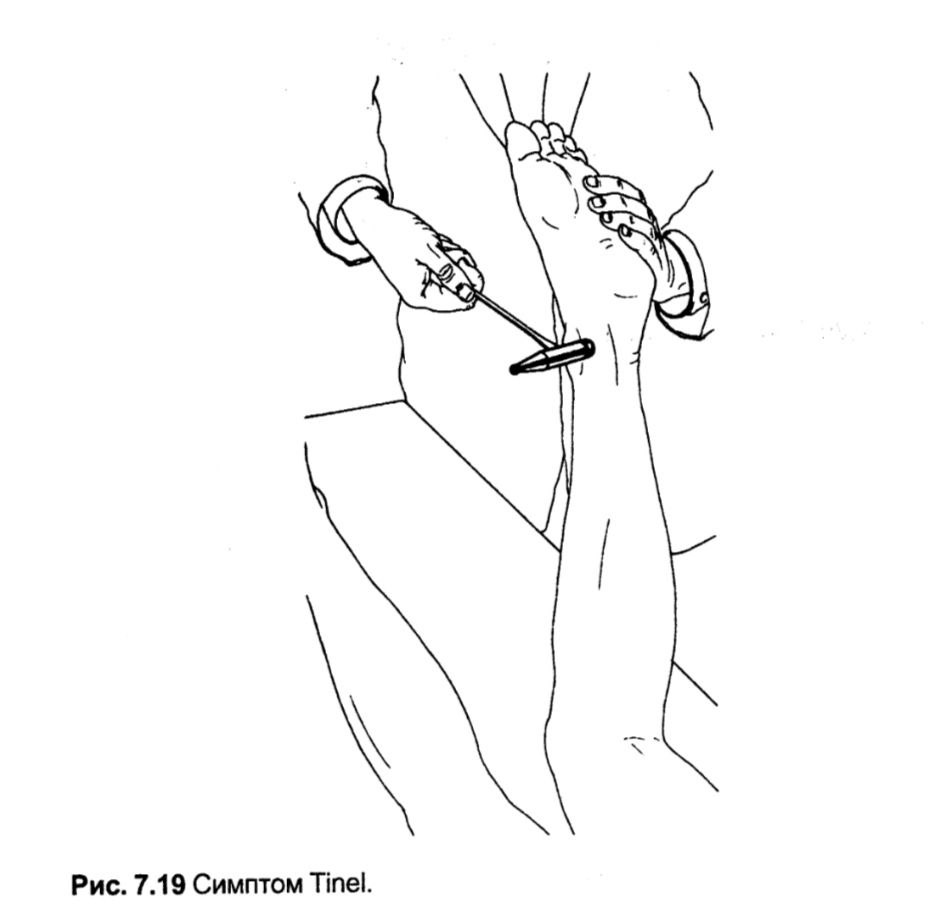
Симптом Tinel
Свідчить про наявність синдрому тарзального каналу.
Методка. Пацієнт лежить на животі, нога зігнуга на 90 ° в колінному суглобі. Лікар виконує перкусію неврологічним молоточком позаду внутрішньої кісточки в проекції великогомілкового нерва.
Оцінка. Біль та дискомфорт у підошовній частині стопи підтверджують синдром тарзального каналу. Це захворювання є хронічною нейропатією з локалізацією позаду внутрішньої щиколотки під утримувачем сухожиль м'язів-згиначів. Нерв можна пропальпувати позаду внутрішньої щиколотки, пальпація зазвичай спричиняє біль. Прогресування нейропатії призводить до порушень чутливості у зоні іннервації підошовного нерва та атрофії підошовних м'язів.
Симптом манжетки
Свідчить про наявність синдрому тарзального каналу.
Методика. Пацієнт лежить на спині. Вище щиколоток накладається манжетка апарату для вимірювання артеріального тиску, в якій створюється тиск вище за систолічний тиск пацієнта.
Оцінка. Біль і дискомфорт у підошовній ділянці стопи, що виникають після хвилини компресії манжеткою, вказують на наявність нейропатії великогомілкового нерва в ділянці внутрішньої щиколотки.
