
Гострі тонзиліти (ангіни)
Первинні: катаральна, лакунарна, фолікулярна, виразково-плівчаста.
Вторинні: а) у разі гострих інфекційних захворювань — дифтерії, скарлатини, туляремії, черевного тифу; б) у разі захворювань системи крові — інфекційного мононуклеозу, агранулоцитозу, аліментарнотоксичної алейкії, лейкозу.
Х р о н і ч н і т о н з и л і т и
Неспецифічні: а) компенсована форма; б) декомпенсована форма.
Специфічні: у разі інфекційних гранульом — туберкульозу, сифілісу, склероми.
85. Гострий тонзиліт. Критерії Сентора і МакАйзека
Первинна ангіна
Найчастіше трапляються катаральна, лакунарна та фолікулярна ангіни. Вони становлять 50— 60 випадків на 1000 населення за рік, особливо часто хворіють діти віком від 3 до 7 років. Ці ангіни часто називають неспецифічними, тому що вони спричинюються банальною мікрофлорою.
Етіологія неспецифічних ангін. Найчастіше збудником ангіни є р-гемолітичний стрептокок групи А, який може проникнути в мигдалики від хворої людини повітряно-краплинним шляхом або під час користування загальним посудом, рушником. Описано епідемічний спалах ангіни внаслідок зараження молока на молокозаводі. Дуже часто ангіна може розвинутися за умови активізації автоінфекції, що міститься в криптах мигдаликів у здорових осіб. Крім інфекції важливе значення мають умови, що призводять до зниження реактивності організму. Це, зокрема, загальне охолодження, охолодження нижніх кінцівок, вживання холодних напоїв або продуктів. У виникненні ангіни має значення екзогенний або ендогенний гіповітаміноз, перевтома.
Патогенез. У разі розвитку запального процесу в мигдаликах відбувається всмоктування в кров токсинів і продуктів запальної реакції, що сприяє виникненню гарячки та ознак інтоксикації. Всмоктування білкових речовин і токсинів може спричинити алергію, що відіграє важливу роль у розвитку багатьох ускладнень. Залучення до запального процесу нервових закінчень і нервових стовбурів мигдаликів пояснює виникнення болю в горлі та порушення функціонального стану низки органів і систем, насамперед серця та нирок.
Патологічна анатомія. З розвитком ангіни в мигдаликах спостерігають розширення кровоносних і лімфатичних судин, що супроводжується порушенням проникності їх стінок, набряком тканин. Унаслідок цього мигдалики збільшуються. У хворих на катаральну ангіну поверхня мигдаликів гіперемійована, вкрита рідкими виділеннями. Шар епітелію інфільтрований лімфоцитами. Епітелій розпушений, особливо в криптах, десквамований. У хворих на фолікулярну ангіну в паренхімі мигдаликів виявляють більш глибокі зміни. Спостерігають дрібноклітинні інфільтрати в лімфатичних фолікулах, у частині з них розвивається некроз. Якщо такі фолікули розміщуються під епітелієм, вони просвічуються у вигляді білих або жовтуватих крапок, розмір яких нагадує просяне зерно. Лакунарна ангіна також характеризується вираженими змінами в мигдаликах: поряд із гіперемією та набряком є поля дрібноклітинної інфільтрації. Покривний епітеліальний шар розпушений, десквамований. На його поверхні, спочатку в криптах, утворюється фібринозний наліт, який складається з фібрину, лімфоцитів, лейкоцитів, злущених епітеліальних клітин. Виходячи з крипт, наліт поширюється на всю поверхню мигдаликів, зливається, вкриваючи весь мигдалик. Наліт легко знімається, оскільки це катаральне запалення без ушкодження глибоких шарів слизової оболонки.
Клінічна картина і диференціальна діагностика
Катаральна ангіна. Перебіг катаральної ангіни порівняно легкий. Спочатку з’являється відчуття жару, дряпання, сухості і незначний біль у горлі. Хворі скаржаться на незначну слабкість, розбитість, їх турбує головний біль. У більшості хворих температура тіла підвищується до субфебрильних цифр. У дітей молодшого віку катаральна ангіна часто супроводжується температурою тіла до 38 °С і вище. Під час дослідження крові виявляють незначний лейкоцитоз. Під час огляду глотки виявляють, що піднебінні мигдалики дещо збільшені, слизова оболонка, що вкриває їх та краї піднебінних дужок, гіперемійовані (див. вклейку, мал. 118). На шиї можна пропапьпувати дещо збільшені та малоболючі регіонарні лімфатичні вузли. Тривалість захворювання 3— 5 днів. Диференціальну діагностику варто проводити з ГРВІ або гострим фарингітом. Слід пам’ятати, що катаральна ангіна — це поверхневе запалення піднебінних мигдаликів. Якщо у хворого підвищена температура тіла, є дряпання в горлі, жар і біль у горлі, під час об’єктивного обстеження виявляють гіперемію, набряк слизової оболонки носа, задньої та бічних стінок глотки, піднебінних мигдаликів і дужок. Це ознаки ГРВІ. Якщо запальний процес локалізується лише на слизовій оболонці задньої стінки глотки — це гострий фарингіт.
Фолікулярна і лакунарна ангіни. Для перебігу цих форм ангіни характерна більш виражена клінічна картина. Після короткого продромального періоду (загальне нездужання, субфебрилітет) протягом кількох годин у хворих підвищується температура тіла (іноді з ознобом) до 38— 39 °С. У осіб середнього і похилого віку, які раніше часто хворіли на ангіну, температура тіла може бути невисокою у зв’язку з розвитком гіпореактивності організму. Хворі скаржаться на загальну слабкість, головний біль, біль у попереку, кінцівках, м’язах. У багатьох хворих спостерігають виражений лейкоцитоз, збільшену ШОЕ, альбумінурію, гематурію. У дітей відзначають більш тяжку картину: можуть з’явитися ознаки менінгізму, запаморочення, порушення функції травного тракту (блювання, пронос). Фарингоскопічна картина у хворих на фолікулярну ангіну характеризується збільшенням піднебінних мигдаликів, різкою гіперемією слизової оболонки мигдаликів, дужок і прилеглих ділянок м’якого піднебіння. Крізь гіперемійовану слизову оболонку мигдаликів просвічуються, виступаючи над поверхнею, жовтуваті або жовтувато-білі крапки розміром 1— 3 мм (див. вклейку, мал. 119). Це фолікули, що нагноїлися, вони прориваються через 2— 3 дні, утворюючи невеликі ерозії. У хворих на лакунарну ангіну піднебінні мигдалики збільшені, гіперемійовані. Спочатку в ділянці крипт з’являються білі фібринозні нальоти, які, збільшуючись, зливаються і можуть вкрити весь мигдалик, не виходячи за його межі. Нальоти легко знімаються без ушкодження покривного епітелію. Зазвичай за обох форм ангіни виявляють збільшені та болючі регіонарні лімфатичні вузли. Тривалість фолікулярної і лакунарної ангін 5— 7 днів. Фолікулярну ангіну слід диференціювати з лептотрихозом. Лептотрихоз спричиняється капсульною бактерією {В. leptotrix). Захворювання характеризується тим, що на слизовій оболонці, що вкриває лімфаденоїдну тканину глотки (на мигдаликах, бічних валиках, гіпертрофованих лімфаденоїдних фолікулах задньої стінки глотки, язикового мигдалика), з’являються шипи з гострими кінцями, які щілино зростаються з епітеліальним покривом. Ці шипи складаються з ороговілого епітелію та колоній В. leptotrix. Навколо цих епітеліальних шипів відсутня запальна реакція слизової оболонки. Хворі скарг не пред’являють, тому цю патологію виявляють переважно під час профілактичних оглядів. Якщо у хворого виникає гостре запалення верхніх дихальних шляхів, підвищується температура тіла, з’являються біль і неприємні відчуття в горлі, то за наявності лептотрихозу в лікаря може виникнути припущення, що у хворого фолікулярна ангіна. У хворих із лептотрихозом епітёліальні шипи мають щільну хрящову консистенцію. Лімфо'щні фоАікули, що нагноїлися, за наявності фолікулярної ангіни стають м’якими, містяться під епітеліальним покривом. Для уточнення діагнозу варто зняти шип і провести мікроскопічне дослідження. Нижче наведено таблицю диференціальної діагностики лакунарної ангіни і дифтерії глотки.
Глоткова ангіна, або гострий аденоїдит. Захворювання починається гостро, температура тіла може бути 39 °С і вищою. Хворі скаржаться на біль і дряпання в носовій частині глотки і носовій порожнині. Можуть бути слизово-гнійні виділення з носа. Часто відзначають закладання вух і погіршення слуху, оскільки розвиваються симптоми гострого катарального отиту у зв’язку з переходом запалення на слизову оболонку слухової труби. При цьому спостерігають явища інтоксикації: загальна слабкість, біль у м’язах. Під час передньої риноскопії виявляють, що слизова оболонка носа гіперемійована, трохи набрякла, вкрита слизово-гнійними виділеннями. Для встановлення діагнозу необхідно провести задню риноскопію. При цьому глотковий мигдалик збільшений, слизова оболонка, що його вкриває, гіперемійована, набрякла. Під слизовою оболонкою можуть бути білі чи жовті випинання (фолікули, що нагноїлися) або слизова оболонка вкрита білим фібринозним нальотом. Триває глоткова ангіна від 4 до 7 днів залежно від форми захворювання (катаральна, фолікулярна чи лакунарна).
Язикову ангіну найчастіше спостерігають в осіб, яким раніше було видалено піднебінні мигдалики. Хворі скаржаться на біль у горлі, що посилюється під час ковтання, розмови, висовування язика. Температура тіла може бути від субфебрильної до високої. З’являються ознаки інтоксикації. Під час фарингоскопії виражених запальних змін не виявляють. Хворі відзначають різку болючість під час надавлювання на задню третину язика. Необхідно провести гіпофарингоскопію за допомогою гортанного дзеркала, під час якої добре видно язиковий мигдалик. Слизова оболонка над ним гіперемійована, набрякла. Залежно від форми ангіни можна бачити білі або жовтуваті фолікули, що нагноїлися, або білий фібринозний наліт на мигдалику. У більшості хворих з’являється болючість під час надавлювання на під’язикову кістку. На шиї пальпуються збільшені і болючі регіонарні лімфатичні вузли. Запальний процес може поширюватися на гортань і дно ротової порожнини. Гортанна ангіна розвивається внаслідок гострого запалення лімфаденоїдної тканини в ділянці входу в гортань та в її шлуночках. Це захворювання розглядатиметься в розділі гострих запальних захворювань гортані. 4
Лікування первинних ангін Раціональне лікування ангін є водночас і профілактикою ревматизму та інших ускладнень. У перші дні ангіни необхідний ліжковий режим або домашній режим без фізичного навантаження. Хворого слід ізолювати, виділити окремий посуд і предмети догляду. Рекомендується їжа, що не подразнює слизову оболонку ротової порожнини, молочно-рослинна, достатньої енергетичної цінності, багата на вітаміни. Призначають препарати антибіотиковогоряду внутрішньом’язово. У разі непереносності пеніциліну призначають інші антибіотики цефалоспоринового ряду, макроліди у загальноприйнятих дозах. Призначають також полівітаміни, антигістамінні препарати. Місцево рекомендують теплі полоскання розчинами фурациліну, калію перманганату, перекису водню, відварів трав (календули, ромашки тощо). За наявності збільшених лімфовузлів накладають зігрівальний компрес на шию.
Профілактика. Ще з раннього дитинства варто проводити загартовування організму. Заняття спортом, ранкова гімнастика, правильний режим роботи і відпочинку підвищують загальну реактивність організму та запобігають розвитку ангіни. З дитячого віку потрібно поступово привчати ротову порожнину до води низької температури. Водночас необхідно активно лікувати хронічний риніт, синуїт, аденоїдит для відновлення носового дихання, ліквідації вогнищ інфекції. З цією метою треба проводити також санацію ротової порожнини, тобто лікувати карієс зубів, хронічний стоматит.
Виразково-плівчаста ангіна Виразково-плівчасту ангіну вперше описав М.П. Симановський (1890). Епідемію такої ангіни він спостерігав у Петербурзі. 1898 р. Плаут (Plaut) та Венсан (Vincent) виявили збудника захворювання, тому воно носить назву виразково-плівчастої ангіни Симановського— Венсана— Плаута. Етіологія. Причиною захворювання є симбіоз веретеноподібної палички (В. fusiformis) та спірохети ротової порожнини (Spirochaeta buccalis). Передумовами розвитку хвороби є зниження загальної та місцевої реактивності організму внаслідок аліментарної дистрофії, перенесених гострих та хронічних інфекцій, захворювань кровотвірних органів, гіповітамінозу. Серед місцевих причин деякі автори виділяють каріозні зуби, гінгівіт, стоматит, ротове дихання. Патологічна анатомія. Відзначають некроз передньої поверхні одного мигдалика з утворенням виразки, вкритої пухкою фіброзною плівкою брудно-сірого кольору з жовтуватим відтінком. По периферії некрозу є зона реактивного запалення, де виявляють збудників захворювання. Некроз і виразка поступово поглиблюються і поширюються по периферії, що може призвести до розпаду всього мигдалика з переходом процесу на прилеглі тканини.
Клінічна картина. На початку захворювання хворі скаржаться на відчуття незручності і стороннього тіла під час ковтання, слинотечу, гнильний запах із рота. Загальний стан мало змінюється. Температура тіла може бути нормальною або субфебрильною. У крові помірний лейкоцитоз зі збільшенням відсотка лімфоцитів і моноцитів. ШОЕ дещо збільшена — до 20 мм/год. Під час фарингоскопії в ділянці верхнього полюса одного з піднебінних мигдаликів виявляють сіруватожовтий наліт, який порівняно легко знімається, та виразкову поверхню з нерівними краями, трохи кровоточиву (див. вклейку, мал. 120). На боці виразки збільшені і болючі в разі пальпації регіонарні лімфовузли. Із кожним днем виразка збільшується. У тяжких випадках можливий некроз усього мигдалика і процес переходить на прилеглі тканини. Наприкінці 2-го тижня можливе підвищення температури тіла до 38 °С і вище. При цьому різко посилюється біль у горлі. Це свідчить про приєднання бактеріальної флори (стрептокок або стафілокок). Тривалість захворювання від 2 до 4 тиж., але процес може затягнутись і на кілька місяців. Діагностика виразково-плівчастої ангіни ґрунтується на типовій клінічній картині та виявленні у свіжому мазку веретеноподібних паличок і спірохет. Диференціальну діагностику варто проводити з виразковою формою раку мигдаликів, дифтерією глотки, сифілісом і туберкульозом.
Лікування. Внутрішньом’язово призначають пеніцилін, який справляє спірохетоцидну дію. Місцево рекомендують дезінфекційні полоскання розчинами калію перманганату, перекису водню тощо. Щоденно виразку очищають від нальоту і припікають 10 % розчином мідного купоросу, 10% розчином ляпісу, перекисом водню, змащують 10% розчином новарсенолу в гліцерині. Дуже важливе повноцінне харчування з достатньою кількістю вітамінів.
Вторинна ангіна
М о н о ц и т а р н а а н г і н а . Моноцитарну ангіну описав 1885 р. педіатр Н.Ф. Філатов. Вона відома ще як хвороба Філатова. Сучасна назва цієї хвороби — “інфекційний мононуклеоз”, ангіна — один із його симптомів. Захворювання спричинюється вірусом, природа якого ще не повністю відома. Згідно з вірусною теорією збудником є особливий лімфотропний вірус, супутником якого є бактерії лістерели. Зараження відбувається повітряно-краплинним шляхом, вхідними воротами є слизова оболонка носової порожнини і порожнини горла. На інфекційний мононуклеоз найчастіше хворіють діти та особи молодого віку. Для хвороби характерна гарячка, ангіна, збільшення всіх лімфовузлів, печінки, селезінки, виражений лімфоцитоз із різким збільшенням відсотка моноцитів. Мононуклеоз починається з продромального періоду упродовж одного-двох днів, який характеризується загальною слабкістю, субфебрильною температурою тіла. Згодом температура досягає 39— 40 °С і триває у деяких хворих до 3 тиж. На 2— 3-й день захворювання збільшуються лімфовузли — спочатку на шиї, а згодом в інших ділянках тіла. Вони щільні, неболючі під час пальпації, нормалізуються до закінчення захворювання або пізніше. Одночасно збільшуються печінка і селезінка. Характерні зміни виявляють під час дослідження крові. Лейкоцитоз досягає 12— 14 • 109/л, кількість моноцитів 60— 70 %, з’являються їх перехідні форми. ШОЕ збільшена до 20— 30 мм/год. Кількість моноцитів зменшується після нормалізації температури тіла, але в деяких хворих моноцитоз може бути підвищеним кілька місяців. Зміни в горлі розвиваються після збільшення лімфовузлів. Спочатку вони мають вигляд, як за катаральної ангіни, а згодом на поверхні мигдаликів з’являються окремі нальоти біло-жовтуватого кольору, які можуть вкривати весь мигдалик, легко знімаються. Через 1 тиж. нальоти сходять, але через кілька днів можуть з’явитися знову. Тривалість захворювання А— 6 тиж. У більшості хворих прогноз сприятливий, захворювання закінчується одужанням. Лікування. Режим ліжковий, їжа має бути щадною, такою, що не подразнює горло, високоенергетичної цінності, багатою на вітаміни. Призначають антибіотики для профілактики вторинної інфекції, а також дезінфекційні полоскання. У разі затяжного перебігу захворювання призначають кортикостероїди (преднізолон тощо).
Агранулоцитарна ангіна. Агранулоцитарна ангіна буває у хворих на агранулоцитоз ротової форми. Агранулоцитоз є не самостійною нозологічною одиницею, а особливою реакцією гемопоезу на різні подразнення інфекційної, токсичної, променевої та іншої природи. Варто пам’ятати, що спричинити агранулоцитоз можуть лікарські препарати, зокрема сульфаніламідні та пірамідинового ряду. Цей стан розвивається у хворих на гостру та хронічну променеву хворобу і може спостерігатися в осіб зі злоякісними новоутвореннями, які отримують променеву терапію. Під впливом наведених вище причин відбувається пригнічення гемопоезу і в периферійній крові зменшується кількість зернистих лейкоцитів (нейтрофілів, еозинофілів, базофілів), а потім вони зникають. Різко знижується опірність до інфекції, розвивається сепсис. Захворювання починається гостро, з підвищення температури тіла до 40 °С, температурна крива має гектичний характер. Хворі скаржаться на біль у горлі, неприємний запах із рота. Оглядаючи хворого, виявляють шкірні покриви сірого кольору, обличчя Гіппократа, склери жовтуваті. Через кілька днів на шкірі з’являються ділянки крововиливів. Язик обкладений, сухий. На піднебінних мигдаликах, стінках горла, яснах виявляють некротичні ділянки брудно-сірого кольору, після їх відторгнення з’являються виразки. У крові кількість лейкоцитів зменшується до 1— 0,5 • 109/л, переважають лімфоцити і моноцити. Діагностика ґрунтується на наявності септичного стану і характері змін на гемограмі. Лікування. Хворих на агранулоцитоз госпіталізують у гематологічні або терапевтичні відділення. Лікування спрямоване на боротьбу з вторинною інфекцією та активізацію кровотвірної системи. Ангіна у хворих на лейкоз Гострий тонзиліт найчастіше спостерігають у хворих на гострий лейкоз, рідше — в осіб із хронічними захворюваннями крові. У перші дні гострого лейкозу спостерігають гіперемію і збільшення піднебінних мигдаликів, т^бто картину катаральної ангіни. У наступні дні можуть з’явитися прояви геморагічного, виразково-некротичного і гангренозного ураження мигдаликів, які можуть охопити ясна та інші ділянки слизової оболонки. Поряд з ангіною у хворих проявляються симптоми гострого чи хронічного лейкозу. Проводять лікування лейкозу і симптоматичну терапію ангіни.
Критерії Сентора і МакАйзека
Під час встановлення діагнозу найбільш важливим питанням стає оцінка ризику бактеріальної (зокрема, стрептококової) етіології захворювання. Для визначення ймовірності стрептококової етіології тонзилофарингіту під час клінічного обстеження створено декілька шкал. Серед них широкої популярності набула шкала Сентора (табл. 1).
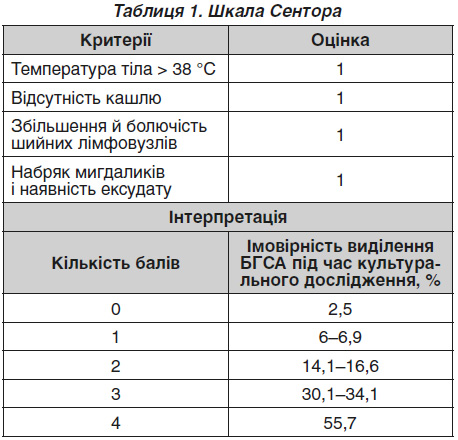
Існують також модифікації даної шкали, що включають більше параметрів. Зокрема, у педіатричній практиці популярна шкала Мак-Айзека (McIsaac), що містить також віковий критерій (табл. 2) [
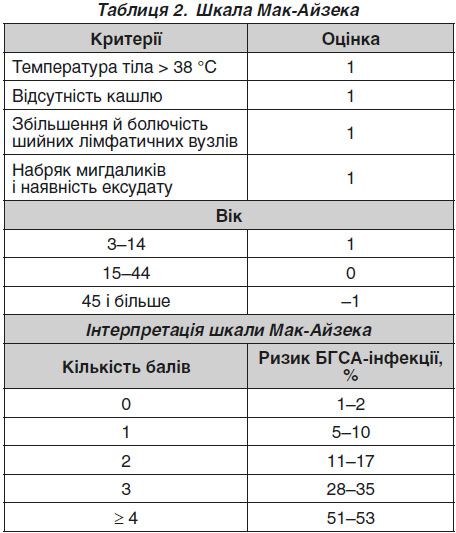
Серед додаткових обстежень, що можуть бути корисними для діагностики, можна виділити тести на стрептококову інфекцію. Це можуть бути як стандартні бактеріологічні методи, так і тести на антигени стрептококу, включно зі швидкими експрес-тестами. Дане обстеження може допомогти у визначенні етіологічної ролі бета-гемолітичного стрептококу групи А й призначенні адекватної терапії. На даний час обстеження на БГСА рекомендується проводити всім пацієнтам із високим ризиком стрептококового фарингіту за даними клінічного обстеження (3 або більше критерії шкали Сентора). За відсутності або при негативному результаті експрес-тесту показане бактеріологічне обстеження на стрептокок [17].
Бактеріологічне дослідження також відіграє важливу роль в уточненні діагнозу дифтерії. Хоча, як правило, лікувальна тактика при даній інфекції обумов–люється переважно клінічними симптомами. Загальні клінічні обстеження, такі як загальний аналіз крові з лейкограмою, можуть допомогти в діагностиці інфекційного мононуклеозу. Крім того, у підозрілих випадках є можливість провести тест на гетерофільні антитіла і/або визначення гострофазових антитіл класу М до збудників мононуклеозу. Рентгенографічні методи дослідження, у тому числі комп’ютерна томографія, застосовуються у випадках підозри на епіглотит або ретрофарингеальний абсцес, коли фізикальна діагностика пов’язана з труднощами [18].
1 2 3